Воспалены подчелюстные лимфоузлы причины: Подчелюстной лимфаденит
Лимфаденит — ПроМедицина Уфа
Лимфаденитом называют воспаление лимфоузлов, иногда гнойное, специфического и неспецифического характера.
Виды и причины лимфаденита
Неспецифический лимфаденит обычно вызван стафилококками или стрептококками, другими возбудителями гнойной инфекции,а также продуктами их распада попавшими в лимфоузлы. Он может протекать как в острой форме, так и в хронической. При наличии у больного гнойных ран, фурункулов, трофической язвы, кариеса зубов и других местных воспалений наблюдается регионарный лимфаденит. При обширных и общих инфекциях эта болезнь может быть тотальной. У детей чаще всего лимфаденит спровоцирован ангиной, гриппом, отитом, а также кожными заболеваниями – инфицированной экземой, экссудативным диатезом и т. д. Специфического характера данное заболевание может быть вызвано возбудителями сифилиса, чумы, туберкулеза.
В организме человека воспаление лимфоузлов чаще всего локализуются в подмышечной или паховой области.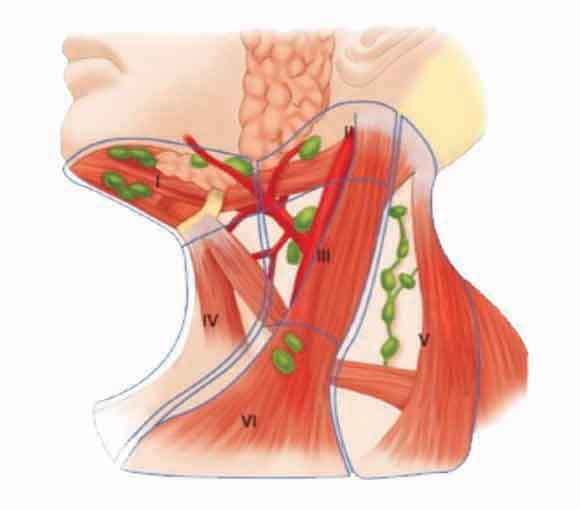
От инфицированных органов лимфогенным путем, а также с кровью от других органов инфекция попадает в лимфотическиеузлы являющиеся первым барьером на пути инфекции.
Признаки лимфаденита
К основным признакам, которые характеризуют это заболевание, можно отнести местное болезненное увеличение лимфоузлов, которое внешне заметно, недомогание, повышение температуры тела, головную боль, слабость. Далее вокруг лимфоузлов возникает краснота, отек, их контуры уже размыты, а любые движения в той области тела приносят боль. По мере скопления гноя отмечается его флюктуация в лимфоузле. Без оперативного вмешательства абсцесс может не только прорываться наружу, но и уходить вглубь тканей.
При шейном лимфадените
Шейные лимфоузлы уплотняются, при нажатии причиняют боль. Повышается температура тела, головная боль, в области лимфоузлов флюктуация. У детей этот вид заболевания протекает быстрее и неприятнее – к общим симптомам добавляются нарушение сна, аппетита, отек шеи, общее недомогание.Если запустить этот процесс, то может возникнуть сепсис. Хронический шейный лимфаденит не такой болезненный, но стоит сказать, что наличие этой болезни может свидетельствовать о туберкулезе.
Подчелюстной лимфаденит
Начинается незаметно – при надавливании за ухом и под челюстью бывает слабовыраженная боль, это совершенно не мешает жевать и улыбаться. На третьи сутки обычно под челюстью появляется болезненная припухлость, покраснение слизистой во рту. При отсутствии лечения тянуще-стреляющая боль станет сильнее, кожа лица начнет синеть.
В хронической форме симптомы не очень явные – лимфоузлы увеличиваются, но практически безболезненно.
Диагностика лимфаденита
Обычно распознать острый неспецифический лимфаденит незатруднительно.
Выявить наличие лимфаденита не так сложно, гораздо труднее узнать его причины. Обычно при диагностировании этого заболевания необходимы общий анализ крови, который поможет выявить и оценить наличие воспалительных процессов в организме, УЗИ – чтобы абсолютно безопасным медом оценить состояние лимфоузлов. При подозрении на опухолевую природу увеличения лимфоузлов, а также хронический или специфический лимфаденит, при отсутствии положительного эффекта от консервативного лечения проводится биопсия. Если поражены лимфоузлы, находящиеся глубоко в организме, то необходимо рентгенологическое исследование.
Лечение лимфаденита
При лечении, возможно, понадобится консультация врачей различной специализации – в зависимости от локализации воспаления лимфоузлов.
При лечении лимфаденита существует несколько направлений. Медикаментозное лечение предполагает устранение первопричины заболевания, а также симптоматическую терапию. Из физиотерапевтических методов при лечении лимфаденита применяются УВЧ, лазер и гальванизация. При развитии осложнений гнойного характера необходимо хирургическое вмешательство. Суть его в том, что при местном или общем наркозе проводится вскрытие гнойного очага, удаление гноя и пораженных тканей.
В случае лечения подчелюстного лимфаденита
следует учитывать, что очагом инфекции является ротовая полость. Так, сначала проводится ее санация. Далее назначается полоскание или компрессы специальными растворами. Можно дополнить лечение физиопроцедурами.
Подчелюстной лимфаденит в запущенной форме лечится с применением антибиотиков. В стадии нагноения возможно хирургическое вмешательство.
Важно знать, что подчелюстной лимфаденит не лечится народными средствами! Больной, упустивший время эффективного профессионального лечения, понадеявшийся на народные методы, может запустить болезнь, которая потом примет уже хроническую форму.
Лечение шейного лимфаденита
в легкой форме может включать в себя тепло, покой, избегание сквозняков, обильное питье. В случае обнаружения туберкулезной палочки необходимы специальныеантибиотики и больничный режим. Немаловажна при лечении лимфаденита и диета. Запрещена к употреблению жирная, богатая углеводами пища, молочные и мучные продукты.
Профилактика лимфаденита
Во избежание этой болезни следует своевременно лечить даже самые невинные, на первый взгляд, болезни. Не допускайте лишних царапин, травм, и ран. Регулярно ходите к стоматологу, чтобы следить за здоровьем своих зубов и десен.
Доверяйте свое здоровье врачам профессионалам «Профилактической медицины»!
Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения.
Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.
Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.
Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к врачу-терапевту, а ребенка и подростка осматривает педиатр.
 В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
Диагностика и обследование при увеличении лимфатических узлов
В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
Диагностика и обследование при увеличении лимфатических узлов- Клинический анализ крови;
увеличение и норма, причины воспаления
Содержание:
- Причины патологии
- Признаки воспаления подчелюстных лимфатических узлов
1.1. Первая стадия
2.2. Вторая стадия
2.3. Третья стадия - Как вылечить увеличенный лимфоузел в подчелюстной зоне
- Профилактика воспалительного процесса
Воспаление подчелюстного лимфоузла — один из наиболее распространенных вариантов лимфаденита. К его развитию приводят воспалительные процессы, протекающие в полости рта и реже в других участках организма.
Нередко проблема возникает при запущенном кариесе, пульпите, гингивите, воспалительном поражении миндалин. Также ее обуславливают болезни горла. Рассмотрим более подробно, почему увеличиваются подчелюстные лимфоузлы и что следует предпринять, чтобы ситуация нормализовалась.
Причины патологии
Если лимфатический узел меняет свои размеры, можно предположить распространение инфекции вирусного или бактериологического характера. С учетом локализации очага поражения врач понимает, где именно находится источник заболевания, какие органы нуждаются в срочной медицинской помощи.
Среди стоматологических провокаторов увеличения подчелюстных лимфоузлов:
- воспаление слюнных желез;
- гингивит;
- пульпит;
- флюс;
- стоматит;
- альвеолит;
- пародонтит;
- глубокий кариес;
- воспаление, протекающее под коронками.
Но далеко не всегда нарушение связано именно со стоматологическими диагнозами. Его причинами являются:
- Болезни респираторного характера: фарингит, ларингит, ринит.
- Патологии, имеющие отношение с костным структурам черепа: поражение костных структур нижней челюсти, повреждение височно-нижнечелюстного сустава, суставной сумки.
- Инфекции: ангина, корь, тонзиллит, отит среднего уха, ветряная оспа, паротит.
 Во всех этих случаях лимфатические ткани отекают спустя несколько дней после появления первых симптомов заболевания.
Во всех этих случаях лимфатические ткани отекают спустя несколько дней после появления первых симптомов заболевания. - Специфические патологии, обусловленные патогенными болезнетворными агентами: токсоплазмоз, туберкулез, сифилис, гонорея.
- Онкологические новообразования. Лимфатические ткани всегда очень остро реагируют на рост опухоли. Увеличенные подчелюстные лимфоузлы иногда свидетельствуют о наличии новообразования в области языка, шеи, слюнных желез.
- Аутоиммунные нарушения. Всегда связаны со сбоями в функционировании иммунитета. Тогда по ошибке лимфоциты начинают относиться к здоровым клеткам, как к опасным болезнетворным. Они разрушают их, обуславливая воспаление лимфатических узлов.
- Гипертиреоз. При обострении этого заболевания область шеи и щек отекает, лимфоузлы становятся более объемными.
У маленьких детей родители могут обнаружить под челюстью круглые большие «шарики» в период активного прорезывания зубов. Нередко при этом увеличивается температура тела. Пугаться такой симптоматики не стоит. Она связана именно с воспалительным процессом, спровоцированным прорезыванием молочных единиц. Но, если ситуация не нормализуется в течение трех-пяти дней, все же стоит показать малыша детскому стоматологу, хирургу или педиатру.
Пугаться такой симптоматики не стоит. Она связана именно с воспалительным процессом, спровоцированным прорезыванием молочных единиц. Но, если ситуация не нормализуется в течение трех-пяти дней, все же стоит показать малыша детскому стоматологу, хирургу или педиатру.
Признаки воспаления подчелюстных лимфатических узлов
То, как проявляет себя нарушение, зависит от того, насколько далеко зашел болезненный процесс. Если не проводить необходимые лечебные мероприятия, одна стадия достаточно быстро будет переходить в другую.
Первая стадия
Размер лимфоузлов изменяется совсем незначительно, но человек уже чувствует, что они болят при надавливании. Дискомфорт возникает при поворотах головы. Часто повышается температура тела, появляется боль в горле. Донимает першение или сухой непродуктивный кашель. Боль бывает только с одной стороны шеи или сразу с обеих. Первый случай более вероятен, если речь идет о вирусном заболевании.
Вторая стадия
Имеет название «острый лимфаденит».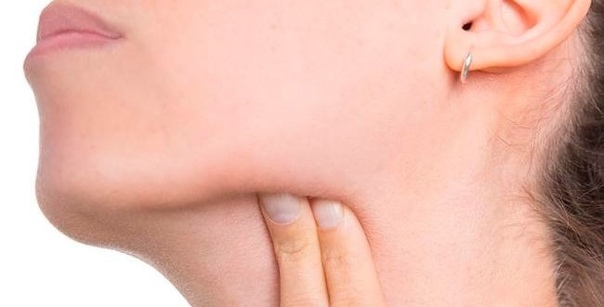 Теперь лимфоузел можно различить визуально — он становится выпуклым и выступает вперед. Внешне напоминает подкожный шарик. Диаметр его доходит до трех сантиметров, но бывает и более внушительным.
Теперь лимфоузел можно различить визуально — он становится выпуклым и выступает вперед. Внешне напоминает подкожный шарик. Диаметр его доходит до трех сантиметров, но бывает и более внушительным.
На ощупь узел болезненный. Из-за этого пациенту сложно совершать повороты и наклоны головой, широко открывать рот. Подвижность верхней и нижней челюсти значительно ограничивается.
Боль может иррадиировать в щеку, ухо. Температура тела увеличивается. Общая работоспособность понижается.
Третья стадия
Называется гнойным лимфаденитом. Здесь воспалительный процесс затрагивает даже соседние с лимфатическим узлом структуры. Больной жалуется на боль в горле, ключице, подмышечной впадине, голове. Могут воспаляться нервные окончания зубов. Тогда присоединяется острая зубная боль.
Гной, образующийся в лимфоидных тканях, состоит в основном из некротизированных клеток. При его попадании в кровь (а такая вероятность всегда существует) исход может быть крайне неблагоприятным, поэтому не следует запускать воспалительный процесс.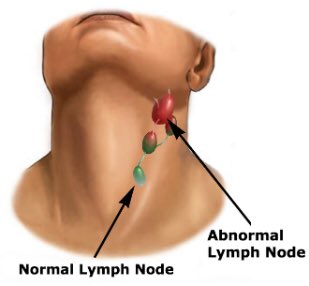
Понять, что подчелюстной лимфоузел воспален и нужно как можно скорее пройти лечение, пациенты могут и по таким признакам:
- «шарик» увеличивается и становится красным или синеватым;
- с каждым днем он становится все более плотным, твердым;
- кожа, располагающаяся над лимфоузлом, приобретает красный оттенок, она горячая на ощупь;
- зона нижней челюсти отекает.
Как вылечить увеличенный лимфоузел в подчелюстной зоне
Терапия обязательно должна проходить под врачебным контролем. Ее основная цель — устранение инфекции, спровоцировавшей нарушение. Если не установить первопричину состояния, не удастся окончательно вылечиться.
Если проблема связана с болезнью полости рта, проводится ее обязательное лечение. При сильных воспалительных патологиях внутренних органов осуществляется антибиотикотерапия. При патологиях вирусной природы больным назначают противовирусные препараты.
Если в ходе обследования выявлено, что внутри тканей скопился гной, его отводят с помощью дренажной трубки. Дополнительно берут пункцию, чтобы распознать возбудителя и понять, имеет болезнь доброкачественное или злокачественное течение.
Дополнительно берут пункцию, чтобы распознать возбудителя и понять, имеет болезнь доброкачественное или злокачественное течение.
Как только инфекционный очаг исчезает, лимфатические узлы начинают уменьшаться, перестают болеть и постепенно достигают своего нормального состояния.
Профилактика воспалительного процесса
Чтобы снизить риск развития лимфаденита, нужно строго следовать рекомендациям:
- Ежегодно проходить профилактические осмотры в стоматологической клинике. Своевременно лечить все возникающие заболевания полости рта. Не запускать кариес, следить за здоровьем десен.
- Не игнорировать наличие инфекций и заниматься их лечением. В ходе терапии строго следовать всем врачебным назначениям.
- При любых повреждениях кожных покровов проводить обработку ран антисептиками. Это минимизирует риск заражения инфекционным заболеванием.
- При появлении недомоганий обратиться к врачу и сдать лабораторные анализы. Эта несложная мера позволяет выявлять нарушения на самых ранних стадиях.

Необходимо понимать, что использовать «бабушкины» способы при воспаленных лимфоузлах опасно. Так, ни в коем случае нельзя греть воспаленный участок или накладывать на него холодные компрессы. Недопустимо его массировать, давить на него. Все эти действия могут усугубить ситуацию. Тогда повернуть болезнь вспять будет куда сложнее.
Подчелюстной лимфаденит 🌟 Поликлиника №1 РАН
Лимфаденит представляет собой воспалительные изменения одного или группы лимфатических узлов. Поражаться могут лимфатические образования всех областей организма. Наиболее часто в медицинской практике наблюдаются лимфаденопатии шейной и подчелюстной области. Это заболевание обычно имеет вторичный генез. Если воспаление приобретает гнойный характер, то возможен прорыв инфекции с развитием абсцессов и флегмон. Из поднижнечелюстной области воспаление может перемещаться вдоль анатомических образований в различные отделы. Такие ситуации могут угрожать жизни.
Огромное количество заболеваний косвенно или напрямую может приводить к воспалению лимфатических узлов, особенно инфекционные заболевания. Лимфатическая система человека относится к иммунной системе организма и представлена лимфатическими сосудами и лимфатическими узлами. В этой системе циркулируют иммунные клетки. Лимфа (жидкость, которая оттекает от органов и тканей по лимфатическим сосудам к лимфатическим узлам) несет частицы патогенных микроорганизмов для распознавания иммунными клетками. В лимфатических узлах происходит подготовка и активация иммунных клеток (в основном лимфоцитов), которые мигрируют в патологический очаг, уничтожают бактерии и другие патогены, в результате наступает выздоровление. Возможны и другие причины лимфаденопатий: опухоли иммунной системы, системные заболевания, глистные инвазии, метастазы опухолей и другие, но встречаются они гораздо реже и их основные симптомы доминируют над увеличением лимфатических узлов (которое, кстати, не всегда имеет воспалительный характер). Чаще всего воспаление регионарных лимфоузлов подчелюстной области имеет одонтогенный характер. Это значит, что основным очагом инфекции служит воспалительный процесс в ротовой полости.
Лимфатическая система человека относится к иммунной системе организма и представлена лимфатическими сосудами и лимфатическими узлами. В этой системе циркулируют иммунные клетки. Лимфа (жидкость, которая оттекает от органов и тканей по лимфатическим сосудам к лимфатическим узлам) несет частицы патогенных микроорганизмов для распознавания иммунными клетками. В лимфатических узлах происходит подготовка и активация иммунных клеток (в основном лимфоцитов), которые мигрируют в патологический очаг, уничтожают бактерии и другие патогены, в результате наступает выздоровление. Возможны и другие причины лимфаденопатий: опухоли иммунной системы, системные заболевания, глистные инвазии, метастазы опухолей и другие, но встречаются они гораздо реже и их основные симптомы доминируют над увеличением лимфатических узлов (которое, кстати, не всегда имеет воспалительный характер). Чаще всего воспаление регионарных лимфоузлов подчелюстной области имеет одонтогенный характер. Это значит, что основным очагом инфекции служит воспалительный процесс в ротовой полости. Это чаще всего стоматологические проблемы — периостит, периодонтит, пародонтит, пульпит. Воспалительные заболевания органов дыхания приводят к увеличению лимфоузлов в шейной области – околоушных, тонзиллярных, затылочных и других. Выделяют катаральные формы воспаления и гнойные. В зависимости от вида процесса будет меняться тактика лечения.
Это чаще всего стоматологические проблемы — периостит, периодонтит, пародонтит, пульпит. Воспалительные заболевания органов дыхания приводят к увеличению лимфоузлов в шейной области – околоушных, тонзиллярных, затылочных и других. Выделяют катаральные формы воспаления и гнойные. В зависимости от вида процесса будет меняться тактика лечения.
Обнаружив такие изменения, пациенты обычно в первую очередь обращаются к терапевту. Однако, как было сказано ранее, если воспаление локализуется именно в подчелюстных узлах – следует предположить одонтогенный характер и обратиться к врачу-стоматологу.
Клиническая картина может отличаться в зависимости от локализации первичного очага. Собственно лимфаденит сопровождается пальпируемыми образованиями в подчелюстной области. Они будут иметь эластическую консистенцию, при пальпации возникают болезненные ощущения. Может отмечаться дискомфорт во время приема пищи, общее состояние обычно не изменяется. Такие симптомы свойственны катаральному (серозному) процессу. Если воспаление прогрессирует, лимфатический узел может полностью разрушаться гнойным процессом. В этом случае кожа над узлом становится горячей на ощупь, краснеет, температура тела повышается в зависимости от вида воспаления (развивается абсцесс или флегмона). сильные болевые ощущения дергающего или пульсирующего характера возникают уже в покое.
Если воспаление прогрессирует, лимфатический узел может полностью разрушаться гнойным процессом. В этом случае кожа над узлом становится горячей на ощупь, краснеет, температура тела повышается в зависимости от вида воспаления (развивается абсцесс или флегмона). сильные болевые ощущения дергающего или пульсирующего характера возникают уже в покое.
Диагностировать лимфаденит позволяет осмотр и пальпация пораженной области. В зависимости от того, что предполагает врач в качестве причины воспаления, будут назначены соответствующие методы диагностики. Обязательно проводят осмотр ротовой полости: можно констатировать воспалительные изменения зубов, слизистой ротовой полости, миндалин, глотки, гортани и других органов. Врач-стоматолог может назначить выполнение панорамного рентгенологического снимка, рентгенологическое исследование пазух носа. Всем пациентам показан общий анализ крови. При отсутствии патологии со стороны зубо-челюстного аппарата показана консультация терапевта, оториноларинголога.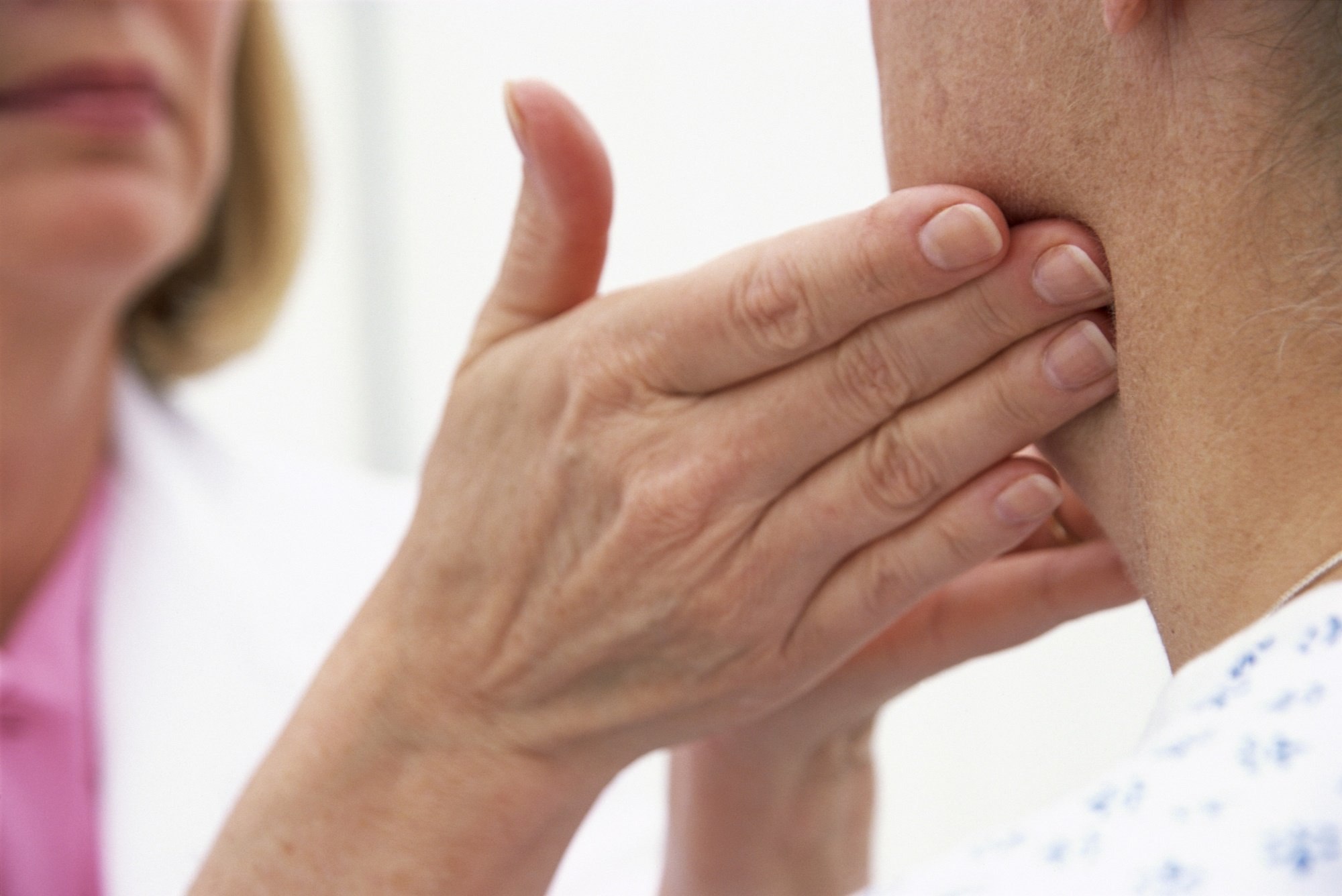 В некоторых ситуация требуется консультация онколога.
В некоторых ситуация требуется консультация онколога.
Из дополнительных методов используют мазки из ротоглотки для определения возбудители инфекционного процесса, биохимический анализ крови, УЗИ регионарных областей (позволит выявить увеличение недоступных пальпации узлов), различные методы визуализации органов головы и шеи (на наличие онкологической патологии), пункционная биопсия пораженного лимфатического узла с проведением цитологического и гистологического исследования и другие методы.
Лечение зависит от вида воспаления. В случае гнойного процесса показано хирургическое лечение – вскрытие и дренирование очага. Если воспаление катаральное, то в таком случае врач-стоматолог или отоларинголог проводит терапию основного заболевания (фарингита, тонзиллита, ларингита, периодонтита, периостита, пульпита и других). Лимфатические узлы в такой ситуации не в коем случае не вскрывают, а проводят консервативную терапию: УВЧ-терапия, мазевые повязки, нагревание с использованием источника сухого тепла.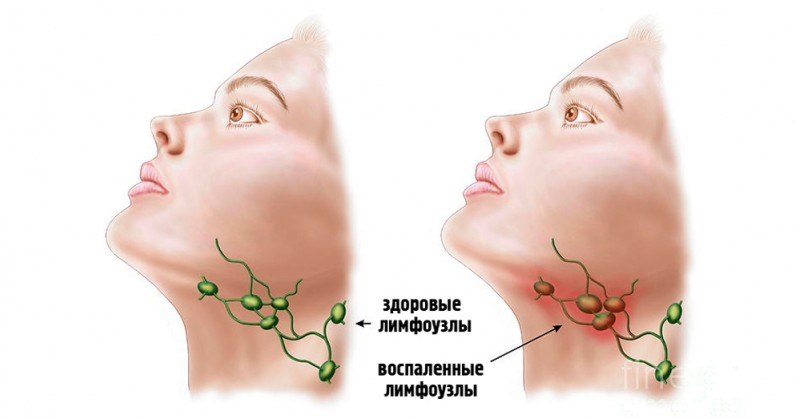
4 причины увеличения лимфатических узлов. Когда начинать беспокоиться? | Здоровая жизнь | Здоровье
Однако даже небольшое их увеличение может указывать на серьезную опасность, когда нужно принимать срочные меры.
Защитный барьер
Лимфоаденопатия, активизация лимфатических узлов – это «визитная карточка» самых разных заболеваний. Иногда врач, наблюдая этот симптом, не может объяснить причину возникновения болезни без специальных исследований.
Припухание лимфатических узлов бывает при краснухе, кори, мононуклеозе, токсоплазмозе, туберкулезе. Могут его вызвать и аденовирусные инфекции.
Лимфатические узлы обычно воспаляются недалеко от очага инфекции. Если болит горло, то увеличиваются шейные и подчелюстные лимфоузлы, если была ранка и гнойник на ноге – паховые, если на руке – подмышечные. Почему это происходит? Дело в том, что при попадании возбудителей инфекции в лимфатическую систему узлы начинают действовать как пограничная застава. Они задерживают инфекцию, препятствуя ее распространению. Усиливается производство лимфоцитов, защитных клеток организма, которые скапливаются в этих участках лимфатической системы. Так что, по сути, увеличение лимфоузлов говорит о том, что процесс естественной защиты организма начался. Но в то же время такой сигнал тревоги требует обращения к врачу.
Они задерживают инфекцию, препятствуя ее распространению. Усиливается производство лимфоцитов, защитных клеток организма, которые скапливаются в этих участках лимфатической системы. Так что, по сути, увеличение лимфоузлов говорит о том, что процесс естественной защиты организма начался. Но в то же время такой сигнал тревоги требует обращения к врачу.
К увеличению лимфоузлов склонны, как правило, полные, рыхлые люди. Порой припухание узлов у них проходит, не отражаясь на состоянии организма. Бить тревогу надо, если увеличение держится слишком долго, а узел болезненный и достаточно велик – например, размером с грецкий орех. Нужно обратиться к специалистам, и они выяснят причину появления инфекции.
Причины для тревоги
► Причина первая. Поцарапала кошка. У многих в квартирах есть кошки, и не все они относятся к своим хозяевам «лояльно». Если домашний любимец как следует оцарапает руку, инфекция с кошачьих коготков может попасть в лимфу, и лимфоузел начинает на нее реагировать. Развивается «болезнь кошачьей царапины», или доброкачественный лимфоретикулез.
Развивается «болезнь кошачьей царапины», или доброкачественный лимфоретикулез.
Сами кошки им не болеют, они только носят инфекцию на лапах. Но нанесенные им повреждения могут прогрессировать и проявляться в виде боли (от легкой до весьма чувствительной), а также припухлости недалеко от поврежденной области. К примеру, если пострадала рука в районе локтя, то распухание будет под мышкой. Может подняться небольшая температура – 37–37,5 градуса. Если организм не справляется с инфекцией, вовлекаются другие лимфоузлы – глотки, и тогда может начаться ангина, реагируют также печень и селезенка. Если царапина долго не заживает, появляется гной, небольшое уплотнение.
Другая «кошачья» инфекция – токсоплазмоз – проникает в организм через пищеварительный тракт. При этом увеличиваются лимфатические узлы, держится невысокая температура, слабость, иногда опухают, слезятся глаза. Особенно опасна эта инфекция для беременных женщин. Если кто-то из домашних поражен этой инфекцией, будущей маме нужно исключить всякий контакт с больным и с зараженным животным. Эта инфекция может неблагоприятно отразиться на состоянии ребенка.
Эта инфекция может неблагоприятно отразиться на состоянии ребенка.
Меры безопасности:
• Чтобы избежать заражения, осторожно играйте с кошками.
• Если оцарапала, обязательно обработайте ранку йодом, понаблюдайте, пока не заживет.
• Когда инфекция все-таки начала распространяться, лимфоузлы припухли, надо обратиться к специалисту, который обязательно поможет, заболевание это излечимо.
► Причина вторая. Натерли ногу. Банальная и весьма частая причина увеличения лимфоузла – потертость на ноге от тесной обуви, которую не обработали должным образом антисептическими средствами. Бывает так, что ранка уже затянулась, и все успели забыть о том, что она была, – большинство людей не обращают внимания на то, что не болит, не беспокоит.
Но иногда инфекция все-таки попадает в лимфу и незаметно «облюбовывает» какой-нибудь близлежащий лимфоузел. В таких случаях организм иногда справляется сам, и припухлость проходит через некоторое время. Однако бывает, что увеличение лимфоузла сопровождается гнойным процессом, и тогда требуется помощь хирурга. Воспаленный лимфоузел нужно вскрыть и прочистить, иначе это может привести к заражению.
Однако бывает, что увеличение лимфоузла сопровождается гнойным процессом, и тогда требуется помощь хирурга. Воспаленный лимфоузел нужно вскрыть и прочистить, иначе это может привести к заражению.
Меры безопасности:
• Носите обувь по ноге, никогда не отправляйтесь в дальнее путешествие в новых туфлях – предпочтите разношенные и удобные.
• Если на ноге образовалась ранка, обработайте ее бактерицидной мазью и только потом заклейте пластырем.
• Если нога долго не заживает, добавились другие неприятные ощущения, обратитесь к врачу.
► Причина третья. Фурункулы. Чаще всего они сигнализируют о гормональных всплесках. При повышенной потливости они могут появиться и в области подмышечных впадин. Порой это выглядит как плотные набухания, над которыми кожа краснеет, иногда даже больно поднять руку. Это гидраденит. Лечить его самостоятельно, привязывая листья алоэ или повязки с лечебными мазями, не имеет смысла. Лучше всего отправиться на прием к хирургу.
Меры безопасности:
• Кожу в том месте, где часто появляются фурункулы, нужно протирать салициловым спиртом или специальными лосьонами. Трогать, прокалывать их ни в коем случае нельзя! Лучше доверить лечение дерматологу: он пропишет мази и протирания, которые уменьшат эти неприятные явления.
• Если у вас повышенная потливость, нужно тщательнее следить за чистотой тела: мыться два раза в день под душем с мылом или гелем, чтобы очистить тело от пота и кожных выделений. Ежедневно нужно менять и белье, причем желательно, чтобы оно было хлопчатобумажным.
Статья по теме: Шишки под мышкой, причины появления и лечение →
► Причина четвертая. Уплотнение в районе груди. Иногда увеличение лимфоузлов в подмышечной впадине может сочетаться с уплотнениями в ткани груди. Это признак очень опасного заболевания, требующего немедленного обращения к онкологу. Многие наши соотечественницы живут по принципу «пока гром не грянет…». Вот только нельзя забывать, что опухоль молочной железы – такая болезнь, что если «грянет», то шутить не станет.
Вот только нельзя забывать, что опухоль молочной железы – такая болезнь, что если «грянет», то шутить не станет.
Чтобы обеспечить профилактику, нужно приучить себя после 35 лет к регулярному самообследованию молочных желез, как к чистке зубов. Важно также обязательное посещение гинеколога – как минимум дважды в год. Женщинам с высоким риском заболевания – наследственным или связанным с образом жизни – рекомендуется так же специальное онкологическое обследование: маммография, УЗИ, анализ на онкомаркеры.
Меры безопасности:
• Два раза в месяц нужно тщательно ощупать каждую молочную железу, лежа и стоя. Если обнаруживается даже маленькое уплотнение, немедленно обратитесь к врачу.
• Наблюдение за грудью и подмышечными лимфоузлами стоит усилить, если случайно произошел ушиб или иная травма этой области.
Смотрите также:
Лечение лимфаденита (воспаления лимфоузлов) в Киеве
Лимфаденит – это воспаление лимфоузлов, от которого чаще всего страдают узлы, находящиеся в паху и подмышечных впадинах.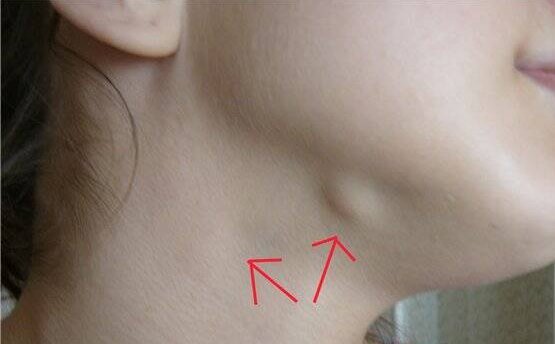 Вызвать болезнь могут как инфекции, так и бактерии, паразиты, грибки или опухоли.
Вызвать болезнь могут как инфекции, так и бактерии, паразиты, грибки или опухоли.
СИМПТОМЫ И ПРИЧИНЫ ЛИМФАДЕНИТА
Болезнь несложно распознать по ряду характерных симптомов:
- увеличение лимфоузла;
- покраснение;
- место воспаления теплее, чем окружающая кожа.
В дальнейшем возможно появление отечности, озноб и повышение температуры всего тела. Из-за сильной боли, рука (при воспалении подмышечного лимфоузла) или нога (при воспалении пахового) принимает вынужденное положение, чтобы конечность не сдавливала воспаленный узел.
Множество причин, провоцирующих развитие лимфаденита, условно делят на две группы: инфекционные и неинфекционные. Инфекционные – вышеуказанные бактерии, вирусы, паразиты и грибки. Инфекции, проникая в организм, с током крови и лимфы достигают лимфоузлов, провоцируя лимфаденит. Некоторые из них относительно безобидны, как обычное ОРВИ, другие же (туберкулез) – опасные заболевания.
Чаще всего лимфаденит наблюдается при следующих болезнях:
Неинфекционных причин лимфаденита немного: воспалительный процесс, как реакция на попадание инородного тела или же опухоль.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ЛИМФАДЕНИТА
Заподозрить, что у вас лимфаденит, можно самостоятельно, потому что его симптомы сложно спутать с проявлениями других болезней. Но понять, какая причина вызвала лимфаденит, самостоятельно не получится – нужно показаться семейному врачу для осмотра и обследования.
Кроме того, лимфаденит может осложняться периаденитом и аденофлегмоной, для диагностики которых также нужно вмешательство врача.
Почему важно обратиться к врачу при первых же симптомах лимфаденита? Дело в том, что на ранних стадиях болезнь можно вылечить без операции, с помощью медикаментов, режима покоя для пораженного органа и процедур. Для лечения могут назначаться:
- антибиотики;
- обезболивающие препараты;
- противовоспалительные средства и другие препараты.
Если же болезнь запущена, лечение только одно – хирургическое вскрытие воспаленного лимфоузла и устранение гноя.
ЧЕМ ОПАСЕН ЛИМФАДЕНИТ?
Одна из функций лимфатической системы в организме – защитная. Лимфоузлы одновременно являются барьером для распространения инфекции и раковых клеток, и «фабриками» по производству лимфоцитов. Потому их поражение – удар по иммунной системе организма. Кроме того, воспаление лимфоузла – признак возможных проблем в зоне, в которой находится узел.
Лимфоузлы одновременно являются барьером для распространения инфекции и раковых клеток, и «фабриками» по производству лимфоцитов. Потому их поражение – удар по иммунной системе организма. Кроме того, воспаление лимфоузла – признак возможных проблем в зоне, в которой находится узел.
Даже в том случае, если пораженный лимфоузел был вскрыт хирургом, все равно необходимо обследование у семейного врача или терапевта, который найдет причину, спровоцировавшую развитие лимфаденита и устранит её, чтобы избежать рецидива в будущем.
Записывайтесь на прием к врачам отделения семейной медицины по телефону или через форму на сайте.
Часто задаваемые вопросы
Какой бывает лимфаденит?
Лимфаденит классифицируют по причине развития, локализации пораженных лимфоузлов и длительности заболевания. Он бывает инфекционного и неинфекционного характера. Может протекать в острой (гнойный или нет) или хронической форме. В зависимости от пораженных лимфоузлов выделяют подчелюстной, шейный, подмышечный и паховый лимфаденит.
Какой врач лечит лимфаденит?
При появлении симптомов лимфаденита нужно обратиться к семейному врачу или терапевту. На ранних стадиях эффективно медикаментозное лечение. На запущенной стадии (гнойной) может потребоваться помощь хирурга и вскрытие воспаленного лимфоузла для устранения гноя.
Сколько лечится лимфаденит?
Время лечения зависит от формы лимфаденита (острая, хроническая), наличия гноя в лимфоузлах и причины заболевания. При остром негнойном лимфадените применяют медикаментозную терапию – в среднем она длится около 2 недель. При гнойном лимфадените сначала нужна операция.
Лечение хронического лимфаденита может быть более длительным. Часто параллельно с ним лечат и основное заболевание, спровоцировавшее развитие воспаления в лимфоузле.
Какие анализы сдавать при лимфадените?
Врач может поставить диагноз лимфаденит на основе симптомов заболевания и визуального осмотра. Для его уточнения могут понадобиться инструментальные исследования: УЗИ, рентген, КТ или другое. Лабораторные анализы назначают как дополнительную диагностику. Они позволяют подтвердить наличие воспаления и инфекции в организме.
Для его уточнения могут понадобиться инструментальные исследования: УЗИ, рентген, КТ или другое. Лабораторные анализы назначают как дополнительную диагностику. Они позволяют подтвердить наличие воспаления и инфекции в организме.
Причины увеличения лимфатических узлов у детей
Лимфатические узлы относятся к органам иммунитета.
Роль лимфатических узлов:
Барьерная. Лимфоузлы (ЛУ) – это “первая линия обороны” на пути проникновения различных чужеродных агентов в организм ребенка. Закономерной реакцией на это “знакомство” является увеличение лимфатических узлов.
Фильтрационная. В ЛУ оседают различные вещества, микробные клетки, частички собственных тканей организма.
Родители очень часто увеличенные лимфоузлы называют “желёзками”.
Сам по себе лимфатический узел – это овальное образование небольшого размера (несколько миллиметров в диаметре). Снаружи он покрыт специальной капсулой из соединительной ткани, а внутри разделен перегородками на отдельные секции.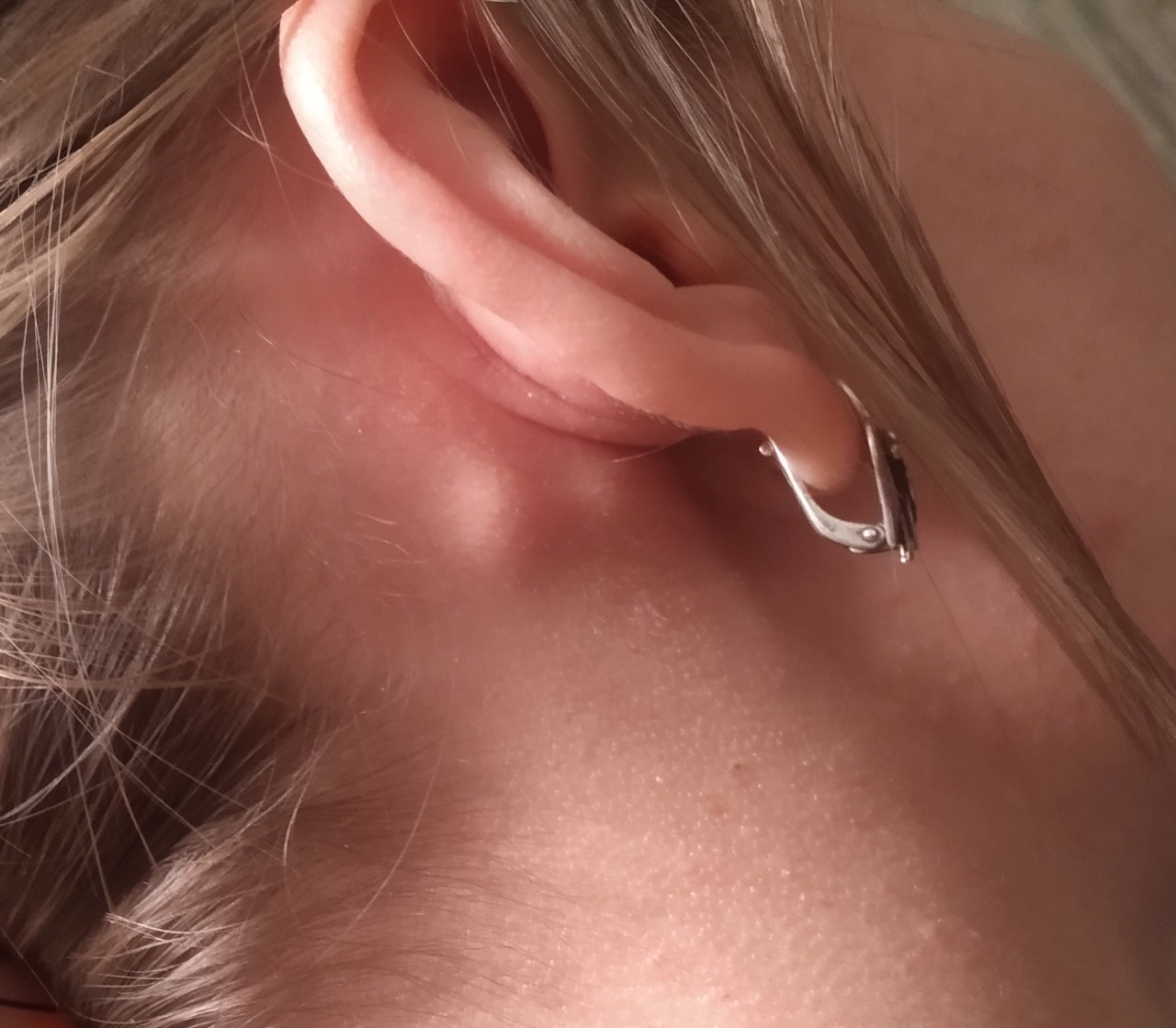 Расположены эти элементы системы иммунитета группками по всему организму в местах слияния нескольких лимфатических сосудов. У новорожденных детей капсула лимфатических узлов еще очень нежная и тонкая, поэтому их трудно прощупать под кожей. К годовалому возрасту лимфоузлы уже можно прощупать почти у всех здоровых детей.
Расположены эти элементы системы иммунитета группками по всему организму в местах слияния нескольких лимфатических сосудов. У новорожденных детей капсула лимфатических узлов еще очень нежная и тонкая, поэтому их трудно прощупать под кожей. К годовалому возрасту лимфоузлы уже можно прощупать почти у всех здоровых детей.
Максимальное число лимфатических узлов появляется к 10 летнему возрасту. У взрослого человека общее количество их составляет 420-460.
Оценку размеров и состояния лимфатических узлов проводится с помощью ощупывания. При этом необходимо прощупывать лимфоузлы во всех группах (а их 15) – от затылочных до подколенных. При значительном увеличении лимфатических узлов родители или ребенок могут сами обратить внимание на этот симптом. При воспалении лимфоузла (лимфадените) за счет появления боли дети четко указывают локализацию процесса.
В норме у здоровых детей обычно прощупывается не более трех групп ЛУ.
Не должны прощупываться:
- подбородочные;
- надключичные;
- подключичные;
- грудные;
- локтевые;
- подколенные лимфатические узлы.

Признаки нормального состояния лимфатических узлов:
- их размер не превышает диаметра мелкой горошины,
- они единичные,
- мягкой эластичной консистенции.
- подвижные,
- не соединены с кожей и между собой (врачи говорят “не спаяны”),
- безболезненные.
Увеличение размеров ЛУ с изменением их консистенции называют лимфаденопатией, количественное увеличение ЛУ – полиаденией (от aden- железа, так как ранее ЛУ ошибочно считали железами).
Причины увеличения лимфатических узлов у детей:
- инфекции;
- опухолевые процессы;
- особое нарушение обмена веществ, которое называют “болезнями накопления”.
Локальное (регионарное) изолированное увеличение лимфоузлов всегда обусловлено изменениями в соответствующей зоне (регионе) тела, от которой поступает лимфа.
Во всех случаях необычного локального увеличения лимфоузлов необходимо тщательное обследование ребенка для определения, насколько произошла генерализация (распространение) процесса.
Этапы диагностики при изолированном увеличении лимфоузлов:
Клиническая диагностика. Она заключается в том, что вначале врач ставит диагноз по жалобам ребенка или родителей, клиническим данным и результатам исследования крови, мочи, рентгена и т.д.
Туберкулинодиагностика. Необходима для исключения вероятности туберкулеза.
Специальные (серологические) исследования крови (проводят при подозрении на другую инфекцию).
Обычно при изолированном увеличении какой-либо группы ЛУ назначают антибактериальные средства на 8-10 дней. Улучшение состояния ребенка и уменьшение припухлости ЛУ расценивают как подтверждение бактериальной природы заболевания.
Биопсия лимфатического узла или его пункция с исследованием ткани лимфоузла под микроскопом. Проводится в самых сложных диагностических случаях.
Особенности поражения лимфоузлов в отдельных зонах:
Увеличение затылочных лимфатических узлов: обнаруживают при воспалительных процессах волосистой части головы (гнойная сыпь, фурункулы, остеомиелит костей свода черепа, грибковое поражение). При краснухе, помимо затылочных, увеличивают в меньшей степени и другие группы ЛУ.
При краснухе, помимо затылочных, увеличивают в меньшей степени и другие группы ЛУ.
Увеличение околоушных лимфатических узлов: характерно для воспаления среднего и наружного уха, гнойного воспаления волосистой части головы (пиодермия), вшивости, фурункулеза. Нередко эти группы ЛУ реагируют на инфицирование аллергической сыпи при атопическом дерматите и экземе, особенно при локализациии ее за ушами.
Увеличение лимфатических узлов за углом нижней челюсти и по ходу задних мышц шеи. Развивается при воспалительных процессах в носоглотке или после них: ангины, инфекционный мононуклеоз (как проявление генерализованного процесса), при хроническом тонзиллите и аденоидных разрастаниях, при туберкулезе миндалин.
Увеличение лимфатических узлов за углом нижней челюсти и в срединном треугольнике шеи: тяжелые формы ангины, скарлатина. При дифтерии миндалин происходит симметричное увеличение ЛУ до размеров яблока. При этом они эластичные, болезненные. Развивается отек окружающих тканей с увеличением размеров шеи. В случае тяжелого течения ангины может развиться острое воспаление ЛУ – лимфаденит и даже его гнойное поражение. При болезни кошачьей царапины (вызывает особый микроорганизм) может увеличиваться данная группа ЛУ. Сочетание ангины, лимфаденита и шелушения ладоней и стоп характерно для стрептококковой инфекции (стрептококковая ангина, скарлатина). Еще несколько причин реакции этой группы ЛУ: синдром Кавасаки (сочетается с поражением глаз, кожи, коронарных артерий, температурой, сыпью), токсоплазмоз, опухоли крови и лимфосистемы (болезнь Ходжкина – лимфогранулематоз, неходжкинская лимфома — лимфосаркома).
В случае тяжелого течения ангины может развиться острое воспаление ЛУ – лимфаденит и даже его гнойное поражение. При болезни кошачьей царапины (вызывает особый микроорганизм) может увеличиваться данная группа ЛУ. Сочетание ангины, лимфаденита и шелушения ладоней и стоп характерно для стрептококковой инфекции (стрептококковая ангина, скарлатина). Еще несколько причин реакции этой группы ЛУ: синдром Кавасаки (сочетается с поражением глаз, кожи, коронарных артерий, температурой, сыпью), токсоплазмоз, опухоли крови и лимфосистемы (болезнь Ходжкина – лимфогранулематоз, неходжкинская лимфома — лимфосаркома).
Увеличение лимфатических узлов в боковом треугольнике шеи может быть признаком инфекции в полости носоглотки, туберкулеза лимфатических узлов, опухолей.
Увеличение лимфатических узлов в подбородочной зоне развивается при абсцессе в участках челюсти, при поражении передних зубов – резцов, стоматите, воспалении нижней губы.
Увеличение подчелюстных лимфатических узлов характерно для воспаления челюсти из-за поражения зубов, стоматита и гингивита (воспаления десен). После лечения антибиотиками ЛУ уменьшаются и восстанавливают свою подвижность при ощупывании.
После лечения антибиотиками ЛУ уменьшаются и восстанавливают свою подвижность при ощупывании.
Увеличение подмышечных лимфатических узлов наступает при инфекционных заболеваниях различной причины в области руки и плеча (гнойное поражение кожи, ветряная оспа). Одностороннее увеличение ЛУ может развиться после вакцинации или повреждения руки, при болезни кошачьей царапины.
Увеличение локтевых лимфатических узлов является признаком инфекции на кисти или предплечье.
Увеличение паховых лимфатических узлов указывает на инфекцию на нижних конечностях с локализацией ее в костях, мышцах или на коже. Данный симптом появляется при воспалении суставов, при тяжелом течении пеленочного дерматита, при фурункулезе в ягодичной области, воспалении половых органов, после вакцинации БЦЖ при введении вакцины в область бедра. Причем, изолированное увеличение ЛУ на протяжении 3 месяцев после БЦЖ является нормальным, а более длительное сохранение симптома расценивают как косвенный признак снижения активности иммунной системы или высокой вирулентности прививочного материала, либо как индивидуальную особенность реактивности ребенка.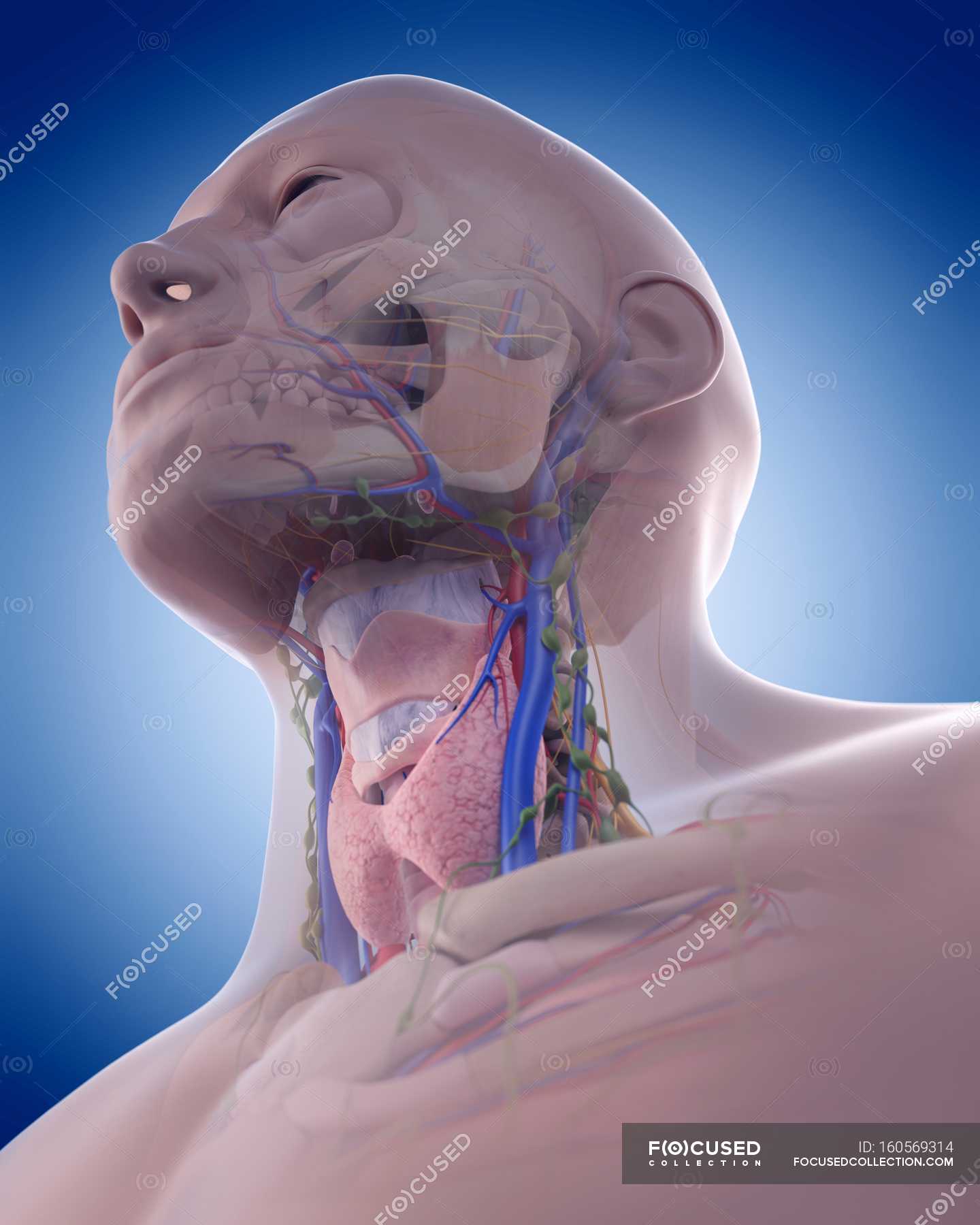 При биопсии таких ЛУ могут обнаруживать большое число клеток крови, которые называются макрофагами. После БЦЖ ЛУ могут пропитываться известью и прощупывать через тонкую кожу на протяжении многих лет. В случае проникновения инфекции через кожу ноги при болезни кошачьей царапины также реагирует группа паховых ЛУ.
При биопсии таких ЛУ могут обнаруживать большое число клеток крови, которые называются макрофагами. После БЦЖ ЛУ могут пропитываться известью и прощупывать через тонкую кожу на протяжении многих лет. В случае проникновения инфекции через кожу ноги при болезни кошачьей царапины также реагирует группа паховых ЛУ.
Частые ранения кожи ног и стоп, инфицирование этих ранок у детей дошкольного и школьного возраста приводят к тому, что у большинства из них в паховой области четко прощупываются значительно увеличенные ЛУ. Таких детей не считают больными при отсутствии других признаков патологии.
Очень много заболеваний начинаются с увеличения ЛУ в какой-либо одной зоне, а затем ЛУ увеличиваются практически во всех группах. Такая картина наблюдается при гриппе, кори, краснухе, инфекционном мононуклеозе, вирусной пневмонии, вирусном гепатите, распространенной экземе, врожденном сифилисе, токсоплазмозе и т.д.
Кроме ЛУ, приподнимать кожу и прощупываться под кожей могут и другие образования. Одна из причин этого — лимфангиома (родителям более знакомо близкое образование из кровеносных сосудов — гемангиома), мягкая припухлость под кожей без четких границ. Локализуется лимфангиома преимущественно на шее и может вызывать затруднения при родах, при глотании и дыхании. Нередко требует оперативного лечения.
Одна из причин этого — лимфангиома (родителям более знакомо близкое образование из кровеносных сосудов — гемангиома), мягкая припухлость под кожей без четких границ. Локализуется лимфангиома преимущественно на шее и может вызывать затруднения при родах, при глотании и дыхании. Нередко требует оперативного лечения.
Необходимо помнить, что ЛУ расположены и в грудной клетке и в брюшной полости.
Признаки увеличения ЛУ в грудной клетке:
- нарушения дыхания;
- затрудненное глотание;
- длительная икота.
Реакция ЛУ в брюшной полости на вирусную или бактериальную инфекцию может проявляться очень сильными болями в животе, что иногда требует проведения дифференциального диагноза с аппендицитом.
Родители должны знать, что при обнаружении одного или нескольких увеличенных ЛУ в одной группе нужно тщательно осмотреть ребенка и прощупать ЛУ в других зонах. До консультации врача и анализа крови нельзя греть лимфатические узлы. Дети, у которых выявлены увеличенные “желёзки” в большинстве групп обязательно должны быть обследованы с применением УЗИ внутренних органов для оценки состояния печени, селезенки и лимфатических узлов брюшной полости.
Пусть наши детки будут здоровы!
Врач Т.А. Конон
Увеличение лимфатических узлов — Диагностика и лечение
Диагностика
Для диагностики того, что может быть причиной увеличения лимфатических узлов, вашему врачу могут понадобиться:
- Ваша история болезни. Ваш врач захочет узнать, когда и как развились ваши увеличенные лимфатические узлы, а также есть ли у вас какие-либо другие признаки или симптомы.
- Медицинский осмотр. Ваш врач также захочет проверить лимфатические узлы у поверхности вашей кожи на предмет размера, нежности, тепла и текстуры.Местоположение ваших опухших лимфатических узлов и другие признаки и симптомы могут указывать на основную причину.
- Анализы крови. Некоторые анализы крови могут помочь подтвердить или исключить любые подозреваемые основные заболевания.
 Конкретные тесты будут зависеть от предполагаемой причины, но, скорее всего, будут включать полный анализ крови (CBC). Этот тест помогает оценить ваше общее состояние здоровья и выявить ряд заболеваний, включая инфекции и лейкемию.
Конкретные тесты будут зависеть от предполагаемой причины, но, скорее всего, будут включать полный анализ крови (CBC). Этот тест помогает оценить ваше общее состояние здоровья и выявить ряд заболеваний, включая инфекции и лейкемию. - Визуальные исследования. Рентген грудной клетки или компьютерная томография (КТ) пораженного участка могут помочь определить потенциальные источники инфекции или обнаружить опухоли.
- Биопсия лимфатического узла. Ваш врач может назначить вам биопсию для подтверждения диагноза. Он или она возьмет образец из лимфатического узла или даже целого лимфатического узла для микроскопического исследования.
Дополнительная информация
Показать дополнительную информациюЛечение
Увеличение лимфатических узлов, вызванное вирусом, обычно нормализуется после того, как вирусная инфекция проходит.Антибиотики бесполезны для лечения вирусных инфекций. Лечение опухших лимфатических узлов, вызванных другими причинами, зависит от причины:
Лечение опухших лимфатических узлов, вызванных другими причинами, зависит от причины:
- Инфекция. Наиболее распространенным средством лечения опухших лимфатических узлов, вызванных бактериальной инфекцией, являются антибиотики. Если ваши увеличенные лимфатические узлы вызваны ВИЧ-инфекцией, вы получите специальное лечение для этого состояния.
- Иммунное расстройство. Если ваши увеличенные лимфатические узлы являются результатом определенных состояний, таких как волчанка или ревматоидный артрит, лечение направлено на основное заболевание.
- Рак. Опухшие узлы, вызванные раком, требуют лечения от рака. В зависимости от типа рака лечение может включать хирургическое вмешательство, лучевую терапию или химиотерапию.
Образ жизни и домашние средства
Если ваши увеличенные лимфатические узлы чувствительны или болезненны, вы можете получить некоторое облегчение, выполнив следующие действия:
- Приложите теплый компресс.
 Приложите теплый влажный компресс, например, салфетку, смоченную в горячей воде и выжатую, на пораженный участок.
Приложите теплый влажный компресс, например, салфетку, смоченную в горячей воде и выжатую, на пораженный участок. - Примите безрецептурное обезболивающее. К ним относятся аспирин, ибупрофен (Адвил, Мотрин и др.), Напроксен (Алив) или ацетаминофен (Тайленол и др.). Соблюдайте осторожность, давая аспирин детям или подросткам. Хотя аспирин одобрен для использования у детей старше 2 лет, детям и подросткам, выздоравливающим после ветрянки или гриппоподобных симптомов, нельзя принимать аспирин. Если у вас есть опасения, обратитесь к врачу.
- Достаточно отдыхайте. Вам часто нужен отдых, чтобы помочь вылечиться от основного заболевания.
Подготовка к приему
Если у вас увеличились лимфатические узлы, вы, скорее всего, сначала обратитесь к семейному врачу. Когда вы звоните, чтобы записаться на прием, вас могут попросить немедленно обратиться за медицинской помощью, если вы испытываете серьезные симптомы, такие как затрудненное дыхание или глотание.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Помните о любых ограничениях, связанных с предварительной записью. Во время записи на прием спросите, нужно ли вам что-нибудь сделать заранее.
- Перечислите все симптомы, которые вы испытываете, и как долго. Помимо других симптомов, ваш врач захочет узнать, были ли у вас симптомы гриппа, такие как лихорадка или боль в горле, и может спросить, заметили ли вы изменения в своем весе. Включите в свой список все симптомы, от легких до тяжелых, которые вы заметили с тех пор, как ваши лимфатические узлы начали увеличиваться.
- Составьте список всех недавних контактов с возможными источниками инфекции. Сюда могут входить поездки за границу, походы в районы, где обитают клещи, поедание недоваренного мяса, царапание кошкой или сексуальное поведение с высоким риском или секс с новым партнером.

- Составьте список вашей ключевой медицинской информации, , включая другие состояния, от которых вы лечитесь, и названия лекарств, которые вы принимаете. Включите все рецептурные и безрецептурные препараты, которые вы принимаете, а также все витамины и добавки.
- Список вопросов, которые следует задать своему врачу.
При увеличении лимфатических узлов врачу следует задать следующие основные вопросы:
- Что вызывает мои симптомы?
- Каковы другие возможные причины моих симптомов?
- Какие тесты мне нужны?
- Какое лечение вы рекомендуете?
- Как быстро я почувствую себя лучше?
- Я заразен? Как я могу снизить риск заражения других?
- Как я могу предотвратить это в будущем?
- У меня другие проблемы со здоровьем.Нужно ли мне менять методы лечения, которые я использую?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Есть ли у вас какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Каковы ваши симптомы?
- Когда у вас впервые появились симптомы?
- Увеличились ли ваши пораженные лимфатические узлы со временем?
- Болезненность пораженных лимфатических узлов?
- Были ли у вас жар или ночная потливость?
- Вы похудели без всяких попыток?
- У вас болит горло или затруднено глотание?
- Испытывали ли вы затруднения с дыханием?
- Изменились ли ваши привычки в работе кишечника?
- Какие лекарства вы принимаете в настоящее время?
- Вы недавно были в другой стране или в районах, населенных клещами? Заболел ли кто-нибудь, кто путешествовал с вами?
- Были ли вы недавно знакомы с новыми животными? Вас укусили или поцарапали?
- У вас недавно был секс с новым партнером?
- Практикуете ли вы безопасный секс? Делали ли вы это с тех пор, как стали вести половую жизнь?
- Вы курите? На сколько долго?
Что вы можете сделать в это время
Если вы ждете приема, если ваши опухшие узлы вызывают боль, попробуйте облегчить дискомфорт с помощью теплых компрессов и обезболивающего OTC , такого как ибупрофен (Advil, Motrin IB, другие) или ацетаминофен (Тайленол, другие).
09 октября 2019 г.
Показать ссылки- Fletcher RH. Оценка периферической лимфаденопатии у взрослых. https://www.uptodate.com/contents/search. По состоянию на 3 сентября 2019 г.
- Джеймсон Дж. Л. и др., Ред. Увеличение лимфатических узлов и селезенки. В: Принципы внутренней медицины Харрисона. 20-е изд. Компании Макгроу-Хилл; 2018. https://accessmedicine.mhmedical.com. По состоянию на 3 сентября 2019 г.
- Лимфаденопатия.Руководство Merck Professional Version. https://www.merckmanuals.com/professional/cardiovascular-disorders/lymphatic-disorders/lymphadenopathy#. По состоянию на 3 сентября 2019 г.
- Пападакис М.А. и др., Ред. Лимфангит и лимфаденит. В: Текущая медицинская диагностика и лечение, 2019. 58-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. По состоянию на 3 сентября 2019 г.
- Американское онкологическое общество. Лимфатические узлы и рак.
 https://www.cancer.org/cancer/cancer-basics/lymph-nodes-and-cancer.html. По состоянию на 3 сентября 2019 г.
https://www.cancer.org/cancer/cancer-basics/lymph-nodes-and-cancer.html. По состоянию на 3 сентября 2019 г.
Связанные
Связанные процедуры
Показать другие связанные процедурыПродукты и услуги
Показать больше продуктов и услуг Mayo ClinicЧто такое подчелюстная лимфаденопатия?
Что такое подчелюстная лимфаденопатия?
Поднижнечелюстная лимфаденопатия относится к увеличенным лимфатическим узлам, расположенным под нижней челюстью (нижняя челюсть) .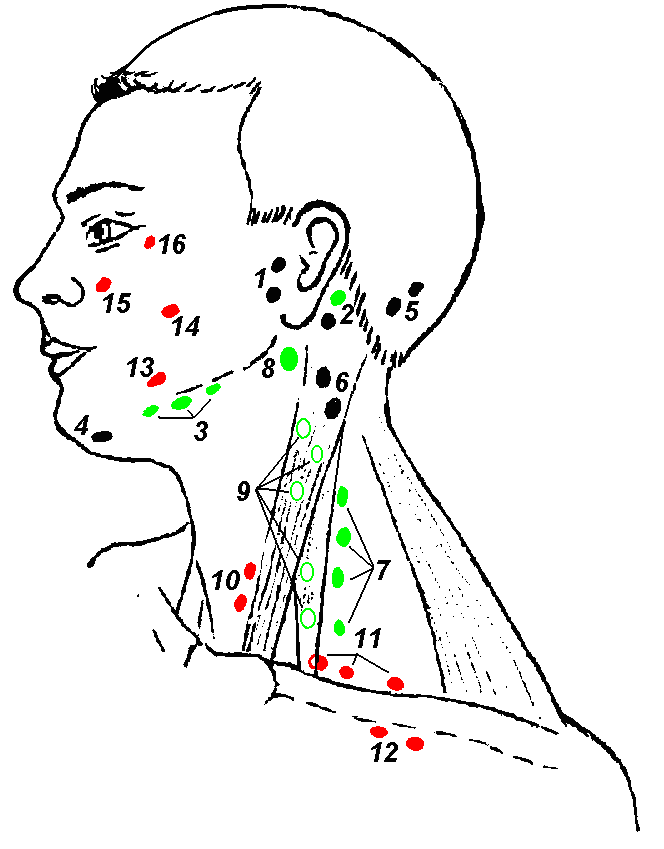
Горячие, опухшие, болезненные, эластичные лимфатические узлы обычно указывают на инфекцию и сопровождаются другими симптомами. Инфекционные узлы часто опухшие, горячие, болезненные и сопровождаются конституциональными симптомами (лихорадка, усталость, мышечные боли).
Вирус Эпштейна-Барра, цитомегаловирус, болезнь кошачьих царапин, туберкулез, заболевания, передаваемые половым путем, и бактериальные инфекции являются одними из наиболее распространенных диагнозов, которые следует учитывать. Бактериальный эндокардит может вызывать лимфаденопатию и характеризуется лихорадкой, внутривенным введением наркотиков в анамнезе или известным заболеванием сердечного клапана.
Причины подчелюстной лимфаденопатии
Неканцерогенные и неинфекционные заболевания, такие как лекарственная лимфаденопатия, коллагеновые сосудистые нарушения и саркоидоз, также могут вызывать генерализованную или локализованную аденопатию.
Хотя почти любой препарат может вызвать реакцию в лимфатических узлах, фенитоин натрия (дилантин) является частой причиной. Периферическая лимфаденопатия часто встречается при бессимптомном саркоидозе, что часто становится очевидным при биопсии.
Периферическая лимфаденопатия часто встречается при бессимптомном саркоидозе, что часто становится очевидным при биопсии.
Фиксированные твердые односторонние (на одной стороне тела) узлы могут сигнализировать о раке.
Симптомы подчелюстной лимфаденопатии
Расположение увеличенных лимфоузлов — мощный ключ к выяснению возможных причин и определению курса действий.
Пальпируемые (прощупываемые) узлы на шее, как правило, доброкачественные и часто инфекционные, но курение или жевание табака в анамнезе может вызвать опасения по поводу рака.
Маленькие, «рваные» узлы, названные потому, что они похожи на свинцовые гранулы (дробь), являются обычным явлением и могут отслеживаться без оценки.
Аномальные узлы в надключичной области (над ключицей) указывают на рак и являются кандидатами на раннюю биопсию независимо от размера.
Как диагностируется подчелюстная лимфаденопатия?
В целом, наличие или отсутствие других признаков и симптомов, изменения в узлах с течением времени и характеристики самих узлов определяют, насколько убедительным должен быть любой диагностический план.
Например, за пациентом с подвижным, стабильным, мягким узлом на шее, который в остальном здоров, можно наблюдать в течение нескольких месяцев.С другой стороны, твердые подмышечные (подмышечные) или надключичные (над ключицей) узлы вызывают подозрение на рак и требуют агрессивной биопсии (процедуры взятия образца ткани лимфатического узла).
Если аденопатия хроническая в одной области, тщательное физикальное обследование позволит определить, вовлечены ли другие, менее очевидные узлы, а пальпация печени и селезенки может помочь определить степень поражения, особенно значимое при лимфоме. Стойкая генерализованная (по всему телу) лимфаденопатия без других признаков является необычным и требует обследования.
Лечение подчелюстной лимфаденопатии
Поскольку многие заболевания могут вызывать аденопатию, лечение может варьироваться от немедленной хирургической консультации до неинвазивного тестирования и наблюдения в течение периода от 3 до 6 месяцев, в зависимости от истории болезни пациента и физических данных.
Увеличение лимфатических узлов: причины, диагностика и лечение
Увеличение лимфатических узлов обычно указывает на обычную инфекцию, но они также могут сигнализировать о медицинском состоянии, таком как иммунное расстройство или, в редких случаях, тип рака.
Лимфатические узлы — это маленькие круглые структуры, которые играют жизненно важную роль в иммунной системе организма. Увеличенные лимфатические узлы также известны как опухшие железы.
В этой статье мы рассмотрим причины увеличения лимфатических узлов, когда обратиться к врачу и варианты лечения.
Лимфатические узлы собирают и фильтруют жидкости, отходы и вредные микробы. В человеческом теле сотни лимфатических узлов. Обнаружены основные лимфатические узлы, которые люди могут видеть или чувствовать:
- под челюстью
- с каждой стороны шеи
- под подмышками
- по обе стороны от паха
Лимфатическая жидкость течет внутрь и наружу. лимфатические узлы по всему телу, прежде чем наконец вернуться к груди. При этом он собирает и улавливает вредные вещества, такие как бактерии, вирусы и продукты жизнедеятельности организма. Лимфатические узлы фильтруют жидкость и выпускают ее обратно в кровоток вместе с солями и белками.
При этом он собирает и улавливает вредные вещества, такие как бактерии, вирусы и продукты жизнедеятельности организма. Лимфатические узлы фильтруют жидкость и выпускают ее обратно в кровоток вместе с солями и белками.
Лимфатические узлы также содержат иммунные клетки, которые помогают бороться с инфекцией, нападая на микробы, скопившиеся в лимфатической жидкости организма.
Лимфатические узлы могут увеличиваться при временной инфекции. Отек возникает в результате активности иммунных клеток в лимфатических узлах.
Расположение опухоли часто связано с пораженной областью. Например, инфекция уха может вызвать увеличение лимфатических узлов возле уха, а человек с инфекцией верхних дыхательных путей может заметить увеличение лимфатических узлов на шее.
Люди могут проверить, опухли ли их лимфатические узлы, осторожно нажав на область, например, на шею.
Увеличенные лимфатические узлы кажутся мягкими круглыми шишками, размером с горошину или виноград.Они могут быть нежными на ощупь, что указывает на воспаление. В некоторых случаях лимфатические узлы также будут выглядеть больше, чем обычно.
В некоторых случаях лимфатические узлы также будут выглядеть больше, чем обычно.
Лимфатические узлы появляются параллельно с обеих сторон тела. Люди могут проверить узлы с каждой стороны и сравнить их, чтобы увидеть, больше ли один, чем другой, что может указывать на отек.
Многие люди с опухшими железами также испытывают боль при резких или напряженных движениях. К таким движениям относятся резкий поворот шеи, покачивание головой или употребление в пищу продуктов, которые трудно пережевывать.
Увеличение лимфатических узлов часто сопровождается другими симптомами. Они различаются в зависимости от основной проблемы, но могут включать боль в горле, кашель или симптомы гриппа.
Разбухание лимфатических узлов, особенно узлов на голове и шее, вызывает множество различных состояний. Эти состояния включают аутоиммунные расстройства, определенные типы рака и распространенные инфекции, такие как грипп. Некоторые лекарства, такие как противомалярийные и противосудорожные, также могут вызывать отек.
У большинства людей локализованная лимфаденопатия, при которой увеличиваются только лимфатические узлы в одной конкретной области тела.Когда набухает более чем одна область, это называется генерализованной лимфаденопатией и обычно означает системное заболевание или заболевание всего тела, которое может потребовать медицинской помощи.
В следующих разделах мы более подробно обсудим возможные причины увеличения лимфатических узлов.
Инфекции
Инфекции, вызывающие увеличение лимфатических узлов, в основном вирусные. К распространенным инфекциям относятся:
Более серьезные инфекции, которые могут вызвать опухоль в одной или нескольких областях лимфатических узлов, включают:
Лихорадка от кошачьих царапин, которую также называют болезнью кошачьих царапин, может вызвать локализованный отек лимфатических узлов в области рядом с кошачьей царапиной.
Расстройства иммунной системы
К иммунным нарушениям, которые могут вызывать опухание лимфатических узлов, относятся:
Рак
Гораздо реже опухшие лимфатические узлы также могут указывать на злокачественное новообразование или рак, в том числе:
Определенные факторы риска повышают вероятность человека иметь злокачественные лимфатические проблемы, такие как лимфома. К ним относятся:
К ним относятся:
- возраст 40 лет и старше
- мужчина
- с белой кожей
Люди со злокачественными лимфатическими узлами могут заметить, что узел становится твердым или эластичным.У них также могут наблюдаться системные симптомы, такие как лихорадка, ночная потливость и необъяснимая потеря веса.
Набухание лимфатических узлов в паху
Инфекции, передаваемые половым путем (ИППП), такие как сифилис и гонорея, могут вызывать увеличение лимфатических узлов, обычно в области паха. Лимфатические узлы в паху также известны как паховые лимфатические узлы.
Рецидивирующие инфекции, инфекции нижней части тела и травмы ног также могут вызывать увеличение лимфатических узлов в паху.
Во многих случаях опухоль уменьшается, а затем исчезает в течение 2–3 недель после того, как организм успешно борется с инфекцией.Если проблема сохраняется дольше пары недель, может потребоваться визит к врачу.
К другим причинам обратиться к врачу относятся:
- лимфатический узел, который кажется твердым или эластичным на ощупь
- узел, который не двигается свободно
- узел диаметром дюйма или более
- опухшие лимфатические узлы которые сопровождают ночное потоотделение, боль в животе, необъяснимую потерю веса или высокую температуру
Врач часто может диагностировать причину увеличения лимфатических узлов, проводя медицинский осмотр с акцентом на пораженный участок и обсуждая симптомы пациента и история болезни.
Однако они могут также назначить медицинские тесты для определения причины отека. Эти тесты могут включать обычный анализ крови для выявления признаков инфекции.
Визуализирующие обследования могут помочь врачу внимательно изучить лимфатические узлы и окружающие их структуры тела. Визуализирующие тесты включают:
Если опухоль продолжается в течение нескольких недель или у человека есть другие тревожные признаки, врач может порекомендовать биопсию лимфатического узла. Во время этой процедуры врач онемеет, сделает небольшой разрез и удалит часть ткани лимфатического узла, чтобы отправить ее в лабораторию для исследования под микроскопом.
В качестве альтернативы они могут выбрать тонкоигольную аспирацию, которая включает использование иглы для удаления некоторых клеток из лимфатического узла для анализа.
Поделиться на Pinterest. Употребление большого количества жидкости поможет уменьшить симптомы, которые может вызвать инфекция. Отек лимфатических узлов обычно проходит после того, как инфекция исчезнет.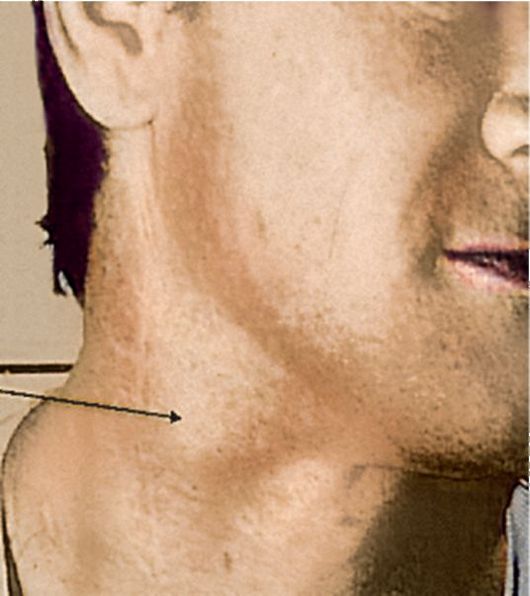 Отек также может исчезнуть, когда человек принимает предписанные лекарства, такие как антибиотики или противовирусные препараты.
Отек также может исчезнуть, когда человек принимает предписанные лекарства, такие как антибиотики или противовирусные препараты.
Врачи могут прописать противовоспалительные препараты, если у человека наблюдается отек тканей.
Если опухоль лимфатических узлов вызвана основным заболеванием, лечение этого состояния должно уменьшить опухоль.
Общие домашние средства для лечения симптомов опухших лимфатических узлов включают:
- прием безрецептурных обезболивающих, таких как парацетамол или ибупрофен
- прикладывание теплого влажного компресса к пораженному участку
- обильное питье, например, вода и свежевыжатые соки
- отдых, чтобы помочь организму оправиться от болезни
Увеличение лимфатических узлов обычно является симптомом другого состояния, например инфекции, и они, как правило, проходят самостоятельно в течение нескольких недель.
Лучше всего проконсультироваться с врачом, если опухшие лимфатические узлы сохраняются более 3 недель или возникают наряду с другими симптомами, такими как высокая температура, боль в животе или ночная потливость.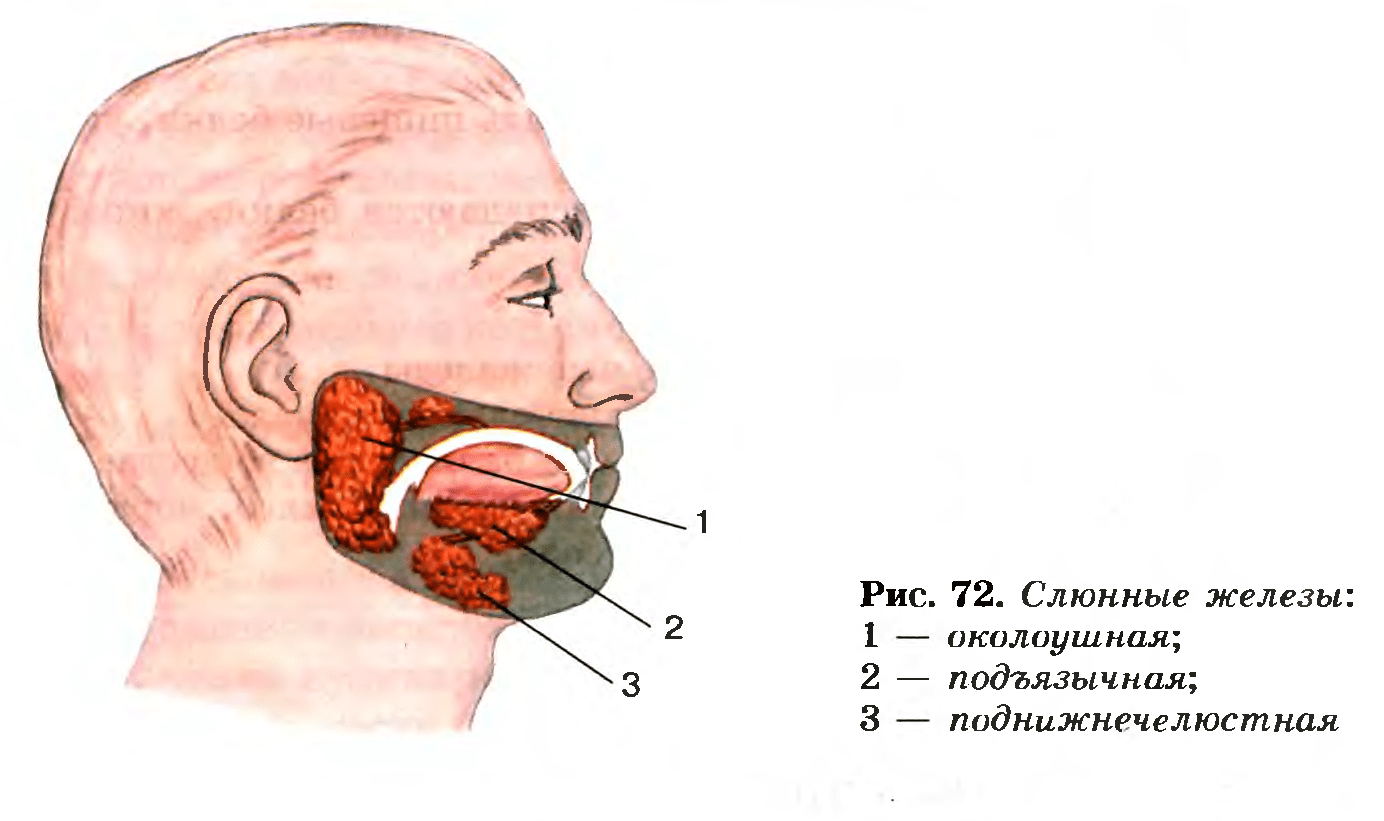 Причина опухоли определит лечение.
Причина опухоли определит лечение.
Прочтите статью на испанском языке.
Увеличение лимфатических узлов и желез: причины, диагностика, лечение, неотложные ситуации
Увеличение лимфатических узлов является признаком того, что ваше тело борется с инфекцией или болезнью. В большинстве случаев они возвращаются к нормальному размеру после завершения работы.
Лимфатические узлы — это круглые бобовидные железы, расположенные по всему телу. Их скопления есть в таких местах, как шея, под рукой и в складке между бедром и туловищем (там, где начинается нога). Иногда вы можете ощущать эти скопления как маленькие шишки, особенно если они опухшие.
Они являются частью вашей лимфатической системы. Наряду с селезенкой, миндалинами и аденоидами они помогают защитить вас от вредных микробов.
Симптомы опухших лимфатических узлов
Наиболее частыми признаками являются:
Поскольку увеличение лимфатических узлов обычно связано с каким-либо типом заболевания, у вас могут быть и другие симптомы, в зависимости от того, что это за болезнь:
Насморк , боль в горле или лихорадка (вызванная инфекцией верхних дыхательных путей)
Увеличение скоплений лимфатических узлов в разных частях тела (вызвано инфекцией или нарушением иммунной системы, например ревматоидным артритом)
Тяжело лимфатические узлы, которые не двигаются или не увеличиваются быстро (признаки определенных типов рака)
Причины увеличения лимфатических узлов
В лимфатических узлах есть иммунные клетки, называемые лимфоцитами. Они атакуют бактерии, вирусы и другие вещи, от которых вы можете заболеть. Когда вы боретесь с вредными микробами, ваше тело производит больше этих иммунных клеток, что и вызывает отек.
Они атакуют бактерии, вирусы и другие вещи, от которых вы можете заболеть. Когда вы боретесь с вредными микробами, ваше тело производит больше этих иммунных клеток, что и вызывает отек.
В ваших лимфатических узлах встречаются всевозможные микробы, поэтому они могут увеличиваться по разным причинам. Обычно это что-то, что относительно легко лечить, например:
- Вирус, например, простуда
- Бактериальная инфекция, например ушная инфекция, кожная инфекция или инфицированный зуб
Гораздо реже, это может быть больше серьезная болезнь.Они могут включать:
- Туберкулез, инфекция, которая обычно поражает ваши легкие
- Болезнь Лайма, инфекция, передаваемая через укус клеща
- Проблема с вашей иммунной системой, такая как волчанка или ревматоидный артрит
- ВИЧ / СПИД, инфекция передается через половой контакт и внутривенное употребление наркотиков
- Определенные виды рака, в том числе:
Когда обращаться к врачу по поводу опухших лимфатических узлов
В большинстве случаев опухшие железы возвращаются к нормальному размеру после того, как болезнь или инфекция прошли. Но вот некоторые вещи, на которые следует обратить внимание:
Но вот некоторые вещи, на которые следует обратить внимание:
Железы, которые резко увеличились
Железы, которые намного больше, чем должны быть, а не просто слегка опухшие
Железы, которые кажутся твердыми или неподвижными когда вы нажимаете на них
Железы, которые остаются опухшими более 5 дней у детей или от 2 до 4 недель у взрослых
Область вокруг желез становится красной или фиолетовой, ощущается тепло или вы видите гной
Отек в руке или паху
Внезапная потеря веса
Не проходит лихорадка
Ночная потливость
Если вы заметили что-либо из этого, обратитесь к врачу.
Диагностика опухших лимфатических узлов
Ваш врач сначала расспросит вас о вашей истории болезни и проведет медицинский осмотр. Они могут понять, что заставляет ваши железы увеличиваться в размерах, по тому месту, где они находятся в вашем теле.
Они также могут порекомендовать один из этих тестов, чтобы узнать больше о том, что происходит:
Анализы крови
Рентген
Ультразвук. Высокочастотные звуковые волны позволяют врачу видеть, что происходит внутри вашего тела.
Магнитно-резонансная томография (МРТ). Мощный магнит и радиоволны используются для детального изображения ваших органов и тканей.
Биопсия. Ткань лимфатического узла удаляется и исследуется под микроскопом.

ПЭТ сканирование. Это смотрит на химическую активность в частях вашего тела. Это может помочь выявить различные состояния, такие как рак, болезни сердца и головного мозга. Это делается реже.
Компьютерная томография.Серии рентгеновских снимков сделаны под разными углами и собраны вместе, чтобы сформировать более полную картину.
Лечение опухших лимфатических узлов и домашние средства
Если ваши опухшие лимфатические узлы не вызваны чем-то серьезным, они исчезнут сами по себе. Несколько вещей могут помочь с любым дискомфортом, пока вы ждете, пока он не пройдет:
Теплый компресс. Мочалка, промытая в горячей воде и приложенная к больному месту, может облегчить боль.
Остальное.Хороший отдых поможет быстрее вылечить легкую болезнь.

Безрецептурные обезболивающие: ацетаминофен, аспирин, ибупрофен или напроксен могут улучшить ваше самочувствие. (Поговорите со своим врачом, прежде чем давать аспирин детям или подросткам.)
Если опухоль вызывает что-то более серьезное, лечение может включать:
Слюнные железы и проблемы с слюнными железами: расположение, причины и лечение
Ваши слюнные железы производите до литра слюны каждый день.Слюна важна для смазки рта, помогает при глотании, защищает зубы от бактерий и помогает переваривать пищу. Тремя основными парами слюнных желез являются:
- околоушных желез на внутренней стороне щек
- подчелюстных желез на дне рта
- подъязычных желез под языком
Есть также несколько сотен малых слюнных желез повсюду. рот и горло. Слюна попадает в рот через маленькие трубочки, называемые протоками.
При поражении слюнных желез или протоков у вас могут появиться такие симптомы, как набухание слюнных желез, сухость во рту, боль, лихорадка и выделения из ротовой полости с неприятным привкусом.
Причины проблем с слюнными железами
Множество различных проблем могут мешать работе слюнных желез или блокировать протоки, поэтому они не могут отводить слюну. Ниже приведены некоторые из наиболее распространенных проблем с слюнными железами:
Слюнные камни или сиалолиты. Наиболее частой причиной увеличения слюнных желез и слюнных камней являются скопления кристаллизованных отложений слюны.Иногда слюнные камни могут блокировать отток слюны. Когда слюна не может выйти через протоки, она попадает в железу, вызывая боль и отек. Боль обычно временная, ощущается в одной железе и постепенно ухудшается. Если закупорка не будет устранена, возможно инфицирование железы.
Продолжение
Инфекция слюнных желез или сиаладенит. Бактериальная инфекция слюнной железы, чаще всего околоушной железы, может возникнуть в результате закупорки ротового протока.При сиаладените в железе образуется болезненная шишка, и гной с неприятным привкусом стекает в рот.
Сиаладенит чаще встречается у пожилых людей со слюнными камнями, но он также может возникать у младенцев в течение первых нескольких недель после рождения. Если не лечить, инфекции слюнных желез могут вызвать сильную боль, высокую температуру и абсцесс (скопление гноя).
Инфекции. Вирусные инфекции, такие как эпидемический паротит, грипп и другие, могут вызывать отек слюнных желез. Набухание околоушных желез с обеих сторон лица дает вид «щеки бурундука».»
Набухание слюнных желез обычно связано с паротитом и встречается примерно в 30-40% случаев паротита. Обычно оно начинается примерно через 48 часов после появления других симптомов, таких как лихорадка и головная боль.
Продолжение
Другие вирусные заболевания , вызывающие набухание слюнных желез, включают вирус Эпштейна-Барра (EBV), цитомегаловирус (CMV), вирус Коксаки и вирус иммунодефицита человека (ВИЧ).
Продолжение
Бактериальные инфекции обычно вызывают одностороннее набухание слюнных желез. Отек будут сопровождать другие симптомы, такие как жар и боль. Бактерии обычно встречаются во рту, а также стафилококковые бактерии. Эти инфекции чаще всего поражают околоушную железу. Обезвоживание и недоедание повышают риск бактериальной инфекции.
Отек будут сопровождать другие симптомы, такие как жар и боль. Бактерии обычно встречаются во рту, а также стафилококковые бактерии. Эти инфекции чаще всего поражают околоушную железу. Обезвоживание и недоедание повышают риск бактериальной инфекции.
Кисты. Кисты могут развиваться в слюнных железах, если травмы, инфекции, опухоли или слюнные камни блокируют отток слюны. Некоторые дети рождаются с кистами в околоушной железе из-за проблем с развитием ушей.Это может выглядеть как волдырь или мягкая приподнятая область. Кисты могут мешать есть и говорить.
Опухоли. Несколько различных типов опухолей могут поражать слюнные железы. Они могут быть злокачественными (злокачественными) или доброкачественными (доброкачественными). Двумя наиболее распространенными опухолями являются плеоморфные аденомы и опухоль Вартина.
Плеоморфные аденомы чаще всего поражают околоушные железы, но могут также поражать подчелюстные и малые слюнные железы. Опухоль обычно безболезненна и медленно растет.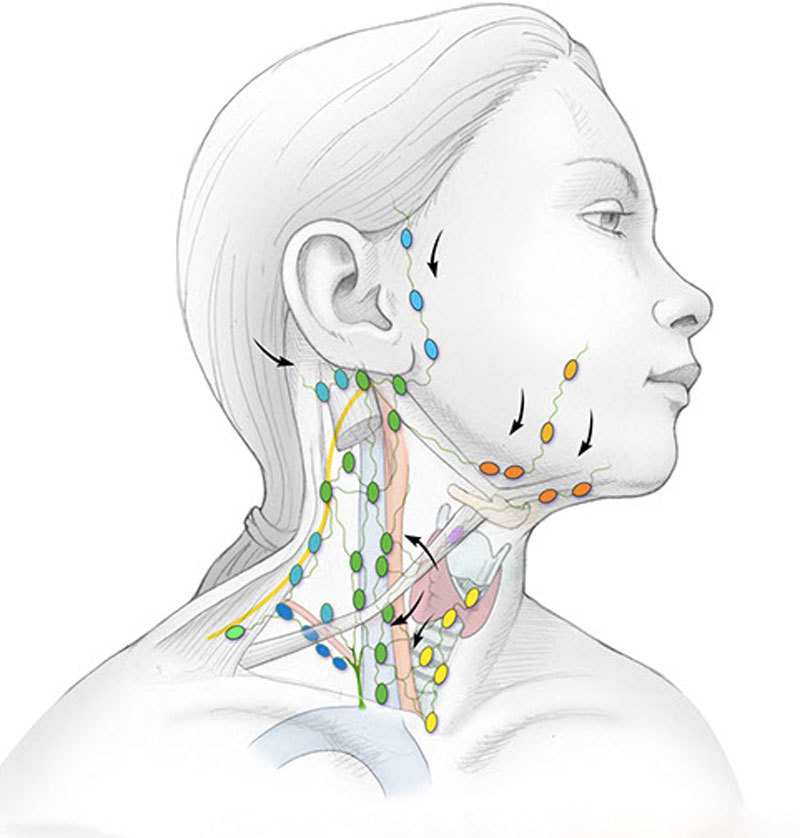 Плеоморфные аденомы доброкачественные (доброкачественные) и чаще встречаются у женщин, чем у мужчин.
Плеоморфные аденомы доброкачественные (доброкачественные) и чаще встречаются у женщин, чем у мужчин.
Продолжение
Опухоль Вартина также доброкачественная и поражает околоушную железу. Опухоль Вартина может расти с обеих сторон лица и поражает больше мужчин, чем женщин.
Хотя большинство опухолей слюнных желез доброкачественные, некоторые из них могут быть злокачественными. Злокачественные опухоли включают мукоэпидермоидную карциному, аденоцистную карциному, аденокарциному, полиморфную аденокарциному низкой степени злокачественности и злокачественную смешанную опухоль.
Синдром Шегрена. Это хроническое аутоиммунное заболевание, при котором клетки иммунной системы человека атакуют слюнные и другие железы, производящие влагу, что приводит к сухости во рту и глазах.
Около половины людей с синдромом Шегрена также имеют увеличение слюнных желез с обеих сторон рта, что обычно безболезненно.
Лечение проблем с слюнными железами
Лечение проблем с слюнными железами зависит от их причины.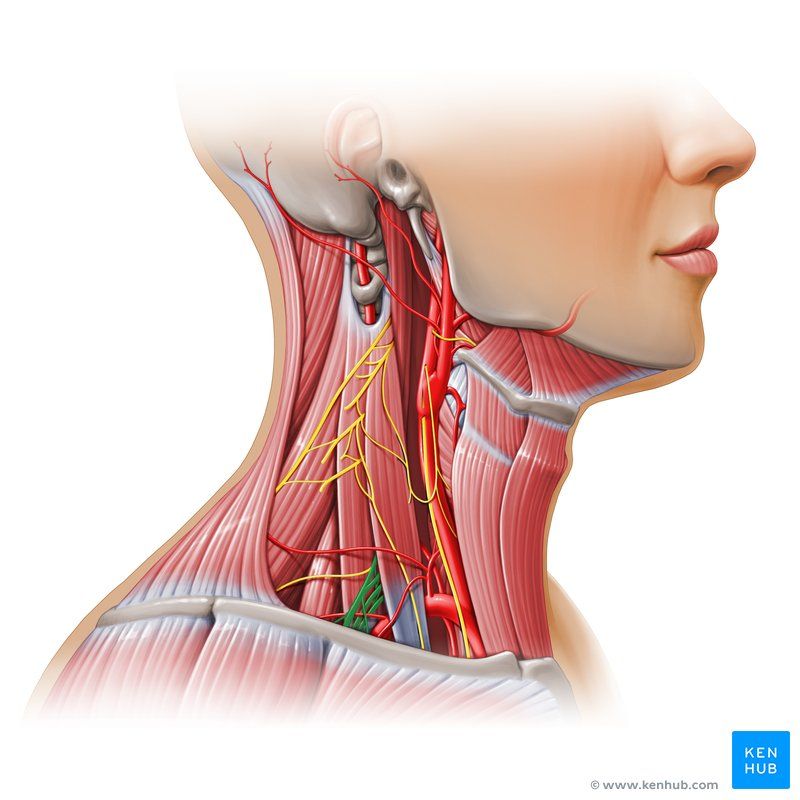
При камнях и других закупорках протоков лечение часто начинается с таких мер, как удаление камней вручную, теплые компрессы или кислые леденцы для увеличения оттока слюны.Если простые меры не решают проблему, может потребоваться операция по удалению закупорки и / или пораженной железы.
Продолжение
Обычно требуется хирургическое вмешательство для удаления доброкачественных и злокачественных опухолей. Некоторые доброкачественные опухоли лечат лучевой терапией, чтобы они не вернулись. Некоторые раковые опухоли требуют лучевой терапии и химиотерапии. Для лечения кисты больших размеров также может потребоваться операция.
Другие проблемы можно лечить с помощью лекарств. Например, бактериальные инфекции лечат антибиотиками.Также могут быть назначены лекарства от сухости во рту.
Лимфаденопатия: дифференциальная диагностика и оценка
ROBERT FERRER, M.D., M.P.H., Центр медицинских наук Техасского университета в Сан-Антонио, Сан-Антонио, Техас
Am Fam.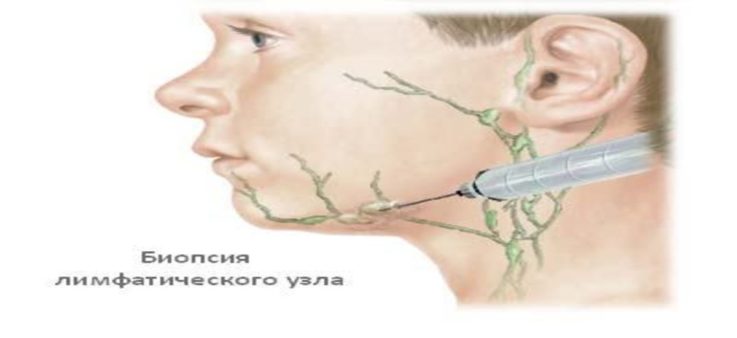 , 15 октября 1998 г .; 58 (6): 1313-1320.
, 15 октября 1998 г .; 58 (6): 1313-1320.
Хотя обнаружение лимфаденопатии иногда вызывает опасения по поводу серьезного заболевания, у пациентов, наблюдаемых в учреждениях первичной медико-санитарной помощи, это обычно является результатом доброкачественных инфекционных заболеваний.Большинству пациентов можно поставить диагноз на основании тщательного анамнеза и физического обследования. Локализованная аденопатия должна побудить к поиску соседнего преципитирующего поражения и обследованию других узловых областей, чтобы исключить генерализованную лимфаденопатию. Обычно лимфатические узлы более 1 см в диаметре считаются аномальными. Надключичные узлы вызывают наибольшее беспокойство при злокачественных новообразованиях. Период наблюдения от трех до четырех недель целесообразен для пациентов с локализованными узлами и доброкачественной клинической картиной.Генерализованная аденопатия всегда требует дальнейшего клинического исследования. Когда показана биопсия узла, эксцизионная биопсия наиболее аномального узла лучше всего позволит патологу установить диагноз.
Причина лимфаденопатии часто очевидна: например, ребенок с болью в горле, болезненными шейными узлами и положительным экспресс-тестом на стрептококк, или пациент с инфекцией руки и подмышечной лимфаденопатией. В остальных случаях диагноз менее ясен.Лимфаденопатия может быть единственным клиническим проявлением или одним из нескольких неспецифических результатов, а обнаружение увеличенных лимфатических узлов часто поднимает призрак серьезного заболевания, такого как лимфома, синдром приобретенного иммунодефицита или метастатический рак. Задача врача — эффективно отличить нескольких пациентов с серьезными заболеваниями от многих пациентов с самоограничивающимся заболеванием. В этой статье рассматривается оценка пациентов с центральным клиническим признаком лимфаденопатии, с акцентом на выявление пациентов с серьезным заболеванием.
Определение
В теле примерно 600 лимфатических узлов, но у здоровых людей обычно можно пальпировать только те, которые находятся в поднижнечелюстной, подмышечной или паховой областях.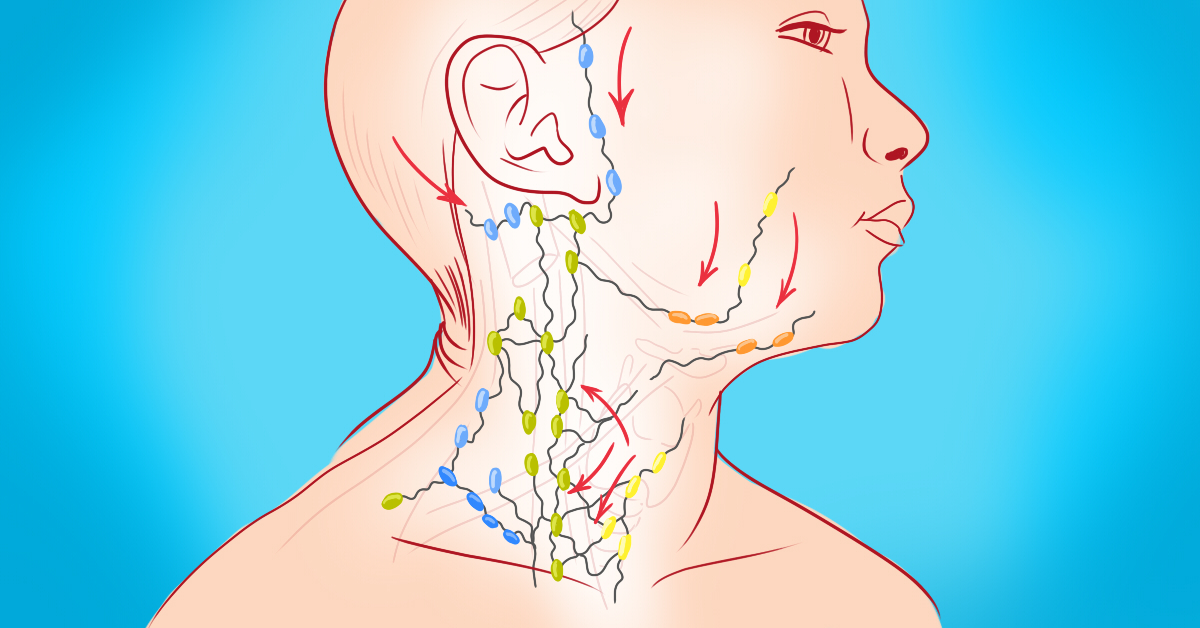 1 Лимфаденопатия — это узлы аномального размера, плотности или количества. Существуют различные классификации лимфаденопатии, но простая и клинически полезная система — классифицировать лимфаденопатию как «генерализованную», если лимфатические узлы увеличены в двух или более несмежных областях, или как «локализованные», если поражена только одна область.При постановке дифференциального диагноза важно различать локализованную и генерализованную лимфаденопатию. Среди пациентов первичной медико-санитарной помощи с необъяснимой лимфаденопатией примерно три четверти пациентов будут иметь локализованную лимфаденопатию и одна четверть — генерализованная лимфаденопатия (Рисунок 1) .2,3
1 Лимфаденопатия — это узлы аномального размера, плотности или количества. Существуют различные классификации лимфаденопатии, но простая и клинически полезная система — классифицировать лимфаденопатию как «генерализованную», если лимфатические узлы увеличены в двух или более несмежных областях, или как «локализованные», если поражена только одна область.При постановке дифференциального диагноза важно различать локализованную и генерализованную лимфаденопатию. Среди пациентов первичной медико-санитарной помощи с необъяснимой лимфаденопатией примерно три четверти пациентов будут иметь локализованную лимфаденопатию и одна четверть — генерализованная лимфаденопатия (Рисунок 1) .2,3
Просмотр / печать Рисунок
Рисунок 1.
Представление лимфаденопатии по анатомическому участку (в процентах).
РИСУНОК 1.
Представление лимфаденопатии по анатомической локализации (в процентах).
Эпидемиология
Наше понимание эпидемиологии лимфаденопатии в семейной практике ограничено нехваткой соответствующей литературы.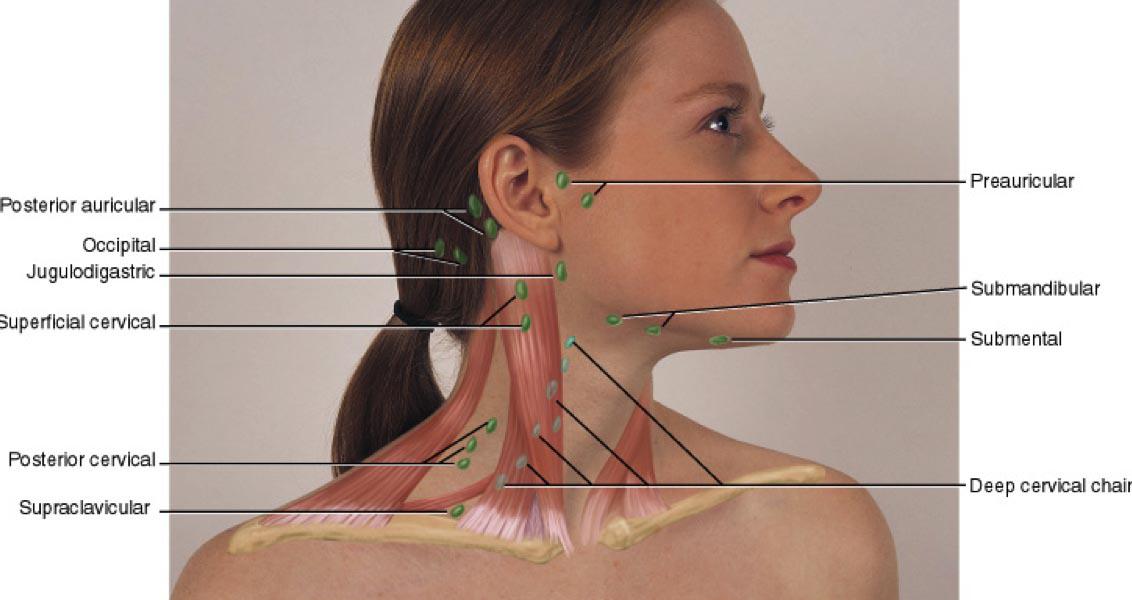 Только одно исследование4 дает надежные популяционные оценки. Результаты этого голландского исследования показали, что ежегодная заболеваемость необъяснимой лимфаденопатией среди населения в целом составляет 0,6 процента. Из 2556 пациентов в исследовании, которые обратились к семейным врачам с необъяснимой лимфаденопатией, 256 (10 процентов) были направлены к узкому специалисту, а 82 (3.2 процента) потребовалась биопсия, но только у 29 (1,1 процента) была злокачественная опухоль.
Только одно исследование4 дает надежные популяционные оценки. Результаты этого голландского исследования показали, что ежегодная заболеваемость необъяснимой лимфаденопатией среди населения в целом составляет 0,6 процента. Из 2556 пациентов в исследовании, которые обратились к семейным врачам с необъяснимой лимфаденопатией, 256 (10 процентов) были направлены к узкому специалисту, а 82 (3.2 процента) потребовалась биопсия, но только у 29 (1,1 процента) была злокачественная опухоль.
Столь низкая распространенность злокачественных новообразований подтверждается результатами двух серий случаев2,3 из отделений семейной практики в Соединенных Штатах, в которых ни у одного из 80 пациентов и у трех из 238 пациентов с необъяснимой лимфаденопатией не было диагностировано злокачественное новообразование. Напротив, распространенность злокачественных новообразований при биопсиях лимфатических узлов, выполняемых в специализированных центрах, составляет от 40 до 60 процентов 5, статистика, которая вошла во многие учебники (например,g. , «Однако у лиц старше 30 лет лимфаденопатия возникает из-за доброкачественного процесса только в 40 процентах случаев» 6). Такие утверждения переоценивают вероятность злокачественного новообразования у пациентов с лимфаденопатией, поскольку они исключают 97 процентов пациентов с лимфаденопатией, которым не проводится биопсия. В учреждениях первичной медико-санитарной помощи пациенты в возрасте 40 лет и старше с необъяснимой лимфаденопатией имеют риск рака около 4 процентов по сравнению с риском 0,4 процента у пациентов моложе 40 лет.4
, «Однако у лиц старше 30 лет лимфаденопатия возникает из-за доброкачественного процесса только в 40 процентах случаев» 6). Такие утверждения переоценивают вероятность злокачественного новообразования у пациентов с лимфаденопатией, поскольку они исключают 97 процентов пациентов с лимфаденопатией, которым не проводится биопсия. В учреждениях первичной медико-санитарной помощи пациенты в возрасте 40 лет и старше с необъяснимой лимфаденопатией имеют риск рака около 4 процентов по сравнению с риском 0,4 процента у пациентов моложе 40 лет.4
Диагностический подход к лимфаденопатии
Алгоритм на Рисунке 2 обеспечивает диагностическую основу для оценки лимфаденопатии. Алгоритм подчеркивает, что тщательный сбор анамнеза и физикальное обследование являются основой оценки. В большинстве случаев тщательный сбор анамнеза и физикальное обследование позволяют выявить легко диагностируемую причину лимфаденопатии, такую как инфекция верхних дыхательных путей, фарингит, пародонтоз, конъюнктивит, лимфаденит, опоясывающий лишай, укусы насекомых, недавняя иммунизация, болезнь кошачьих царапин или дерматит.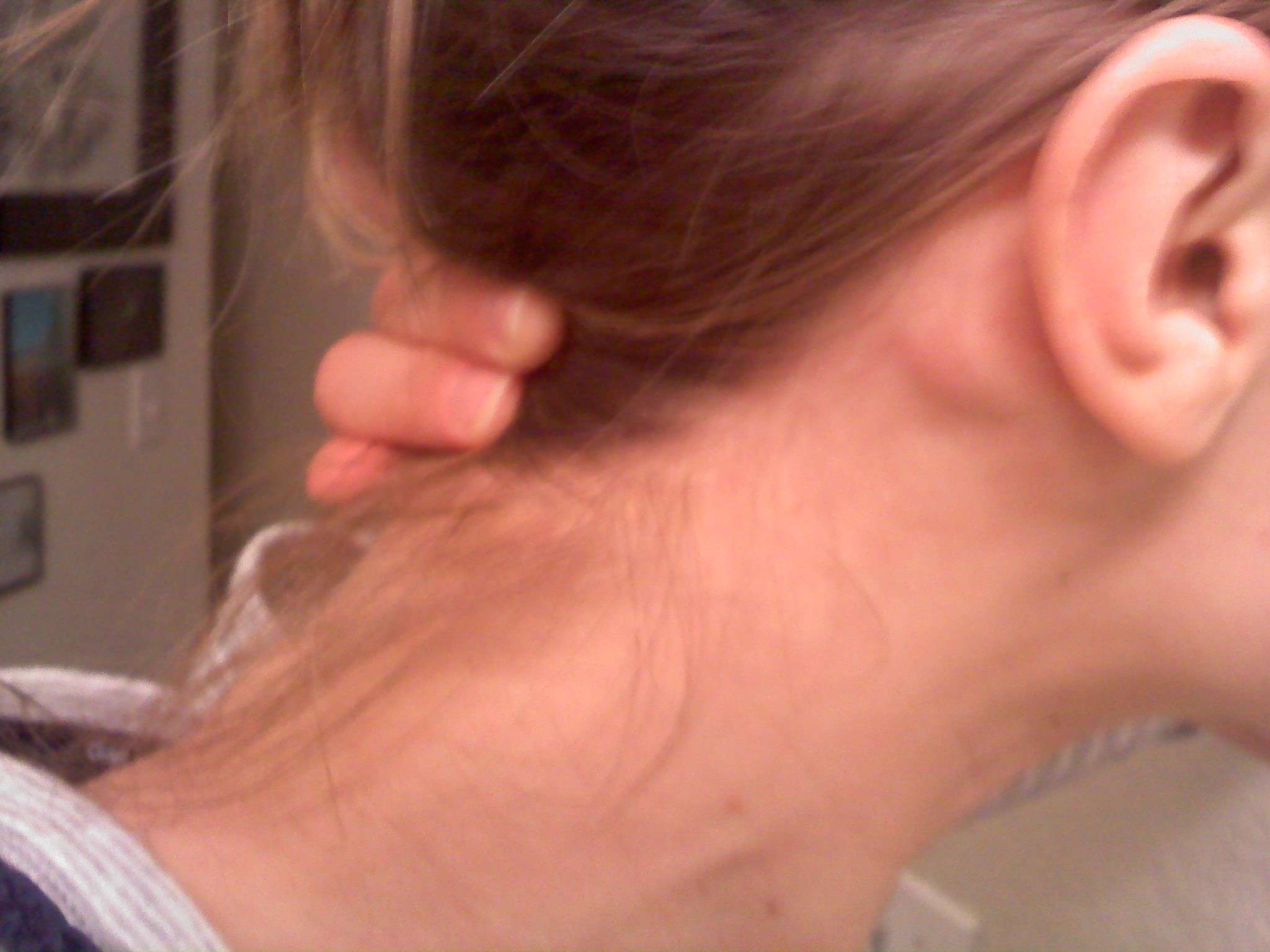 , и дальнейшая оценка не требуется (см. «диагностическую» ветвь алгоритма).
, и дальнейшая оценка не требуется (см. «диагностическую» ветвь алгоритма).
Просмотр / печать Рисунок
РИСУНОК 2.
Алгоритм оценки пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; общий анализ крови = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарное антитело; HBsAg = поверхностный антиген гепатита B)
РИСУНОК 2.
оценка пациента с лимфаденопатией. (ВИЧ = вирус иммунодефицита человека; общий анализ крови = общий анализ крови; PPD = производное очищенного белка; RPR = быстрый плазменный реагин; ANA = антинуклеарные антитела; HBsAg = поверхностный антиген гепатита B)
только на основании анамнеза и физического осмотра; однако клиническая оценка может убедительно указать на конкретную причину.Подтверждающее тестирование должно быть выполнено, чтобы правильно определить болезнь пациента (см. «Суггестивную» ветвь алгоритма).
У части пациентов будет либо необъяснимая лимфаденопатия после первоначальной клинической оценки, либо предположительный диагноз, который будет поставлен в «диагностической» или «суггестивной» ветвях алгоритма и не подтвержден результатами тестов или клиническим курсом. У пациентов с необъяснимой локальной лимфаденопатией и обнадеживающей клинической картиной перед биопсией уместен период наблюдения от трех до четырех недель.Пациентам с локальной лимфаденопатией и тревожной клинической картиной или пациентам с генерализованной лимфаденопатией потребуется дальнейшая диагностическая оценка, которая часто включает биопсию (см. «Необъяснимую» ветвь алгоритма). Тонкоигольная аспирация иногда рассматривается как альтернатива эксцизионной биопсии, но часто дает большое количество недиагностических результатов из-за небольшого количества полученной ткани и невозможности исследовать архитектуру железы.7 Кроме того, может существовать некоторый риск формирование синусового тракта в зависимости от основной патологии.8
История болезни
Врач должен учитывать четыре ключевых момента при составлении истории болезни пациента.1 Во-первых, существуют ли локализующие симптомы или признаки, указывающие на инфекцию или новообразование в конкретном месте? Во-вторых, существуют ли конституциональные симптомы, такие как лихорадка, потеря веса, усталость или ночная потливость, которые указывают на такие расстройства, как туберкулез, лимфома, коллагеновые сосудистые заболевания, нераспознанная инфекция или злокачественное новообразование? В-третьих, существуют ли эпидемиологические признаки (таблица 1), такие как профессиональные воздействия, недавние поездки или поведение с высоким риском, которые указывают на конкретные расстройства? В-четвертых, принимает ли пациент лекарство, которое может вызвать лимфаденопатию? Известно, что некоторые лекарства вызывают лимфаденопатию (например,g., фенитоин [дилантин]), в то время как другие, такие как цефалоспорины, пенициллины или сульфаниламиды, с большей вероятностью вызывают синдром, подобный сывороточной болезни, с лихорадкой, артралгиями и сыпью в дополнение к лимфаденопатии (таблица 2).
Просмотр / печать таблицы
ТАБЛИЦА 1Эпидемиологические ключи к диагностике лимфаденопатии
| Воздействие | Диагностика |
|---|---|
недоваренные мясо | токсоплазмоз |
Tick укусить | болезнь Лайма, туляремия |
Туберкулез | Туберкулезный аденит |
Недавнее переливание или трансплантация крови | Цитомегаловирус, ВИЧ |
Сексуальное поведение высокого риска | ВИЧ, сифилис, вирус простого герпеса, цитомегаловирус, инфекция гепатита В | ВИЧ, эндокардит, гепатит B инфекция |
Профессиональный | |
Охотники, звероловы | Туляремия |
Связанные с путешествиями | |
Аризона, южная Калифорния, Нью-Мексико, западный Техас | Кокцидиоидомикоз |
0 | Гистоплазмоз |
Юго-Восточная Азия, Индия, Северная Австралия | Тиф |
904 Центральная или Западная Африка n трипаносомоз (сонная болезнь) | |
Центральная или Южная Америка | Американский трипаносомоз (болезнь Шагаса) |
Восточная Африка, Средиземноморье, Китай, Латинская Америка | лейшманиоз) |
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия | Брюшной тиф |
Эпидемиологические ключи к диагностике лимфаденопатии
4 Лимфаденопатия
General
Cat
Болезнь кошачьих царапин, токсоплазмоз
Недоваренное мясо
9678 болезнь, туляремия
Туберкулез
Туберкулезный аденит
Недавнее переливание или трансплантация крови
Цитомегаловирус, ВИЧ
Внутривенное употребление наркотиков
ВИЧ, эндокардит, инфекция гепатита B
Профессиональная
Рыбаки, торговцы рыбой, рабочие скотобойни
Эризипелоид
Путешествие
Аризона, южная Калифорния, Нью-Мексико, западный Техас
Юго-запад США
Бубонная чума
Юго-восток или центральная часть США
Гистоплазмоз
Юго-Восточная Австралия
Центральная или Западная Африка
Африканский трипаносомоз (сонная болезнь)
Центральная или Южная Америка
Американский трипаносомоз (болезнь Чагаса)
Кала-азар (лейшманиоз)
Мексика, Перу, Чили, Индия, Пакистан, Египет, Индонезия
Брюшной тиф
Лекарства, которые могут вызывать лимфу phadenopathy
Аллопуринол (Zyloprim) |
Атенолол (Tenormin) |
Каптоприл (Capozide) |
Карбамазепин (Тегретол) |
Цефалоспорины |
Золото |
Гидралазин (Апресолин) |
Пенициллин |
Фенитоин (Дилантин 6000 | Дилантин
Хинидин |
Сульфонамиды |
Сулиндак (клинорил) |
Лекарства Лаймопатия
Лимпатия 9679 64 Атенолол (тенормин)
Каптоприл (капозид)
Карбамазепин (Тегретол)
)
Пенициллин
Фенитоин (Дилантин)
Примидон (Мизолин)
0008 Сульфаниламиды
Сулиндак (клинорил)
Физикальное обследование
Атенолол (тенормин)
Каптоприл (капозид)
Карбамазепин (Тегретол)
)
Пенициллин
Фенитоин (Дилантин)
Примидон (Мизолин)
Сульфаниламиды
Сулиндак (клинорил)
При локализации лимфаденопатии врач должен осмотреть область, дренированную узлами, на предмет наличия инфекции, кожных повреждений или опухолей (Таблица 3).Другие узловые участки также следует тщательно исследовать, чтобы исключить возможность генерализованной, а не локальной лимфаденопатии. Это важный аспект обследования, так как исследование врачей первичного звена показало, что генерализованная лимфаденопатия выявлялась только у 17 процентов пациентов, у которых она присутствовала.9 Тщательная пальпация подчелюстных, передних и задних шейных, надключичных, подмышечных. и паховые узлы могут быть устранены за короткое время и позволят выявить пациентов с генерализованной лимфаденопатией.
Просмотр / печать таблицы
ТАБЛИЦА 3Группы лимфатических узлов: расположение, лимфатический дренаж и выборочная дифференциальная диагностика
| Расположение | Лимфатический дренаж | Причины | Причины | 905 подчелюстная железа, губы и рот, конъюнктиваИнфекции головы, шеи, пазух, ушей, глаз, волосистой части головы, глотки |
|---|---|---|---|---|
Подбородочная | губа, дно рта, кончик языка, кожа щеки | Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмоз | ||
Яремная | Язык66, миндалины, ушная раковина, околоушная шишка 9067 9067 шейный | Кожа головы и шеи, кожа рук и грудной клетки als, грудная клетка, шейные и подмышечные узлы | Туберкулез, лимфома, злокачественные новообразования головы и шеи | |
Подзатылочный | Скальп и голова | Наружный слуховой проход, ушная раковина, скальп | Местная инфекция | |
Предаурикулярный | Веки и конъюнктива, височная область, ушная раковина | 04 Наружный слуховой проход | Средостение, легкие, пищевод | Рак легкого, забрюшинного или желудочно-кишечного тракта |
Левый надключичный узел | Торакальная или грудная клетка r, бактериальная или грибковая инфекция | |||
Подмышечная | Рука, грудная стенка, грудь | Инфекции, болезнь кошачьих царапин, лимфома, рак груди, силиконовые имплантаты, бруцеллез | Локтевая сторона предплечья и кисти | Инфекции, лимфома, саркоидоз, туляремия, вторичный сифилис |
Паховая область | , мошонка, мошонка, паховая область, паховая область, паховая область, влагалище 90va678 нижняя брюшная стенка, нижний анальный каналИнфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования органов малого таза, бубонная чума |
Лимфатические узлы 66 Выборочные группы: местоположение, лимфатический дренаж
Поднижнечелюстной
Язык, подчелюстная железа, губы и рот, конъюнктивы, конъюнктивы
Инфекции пазух головы
Субментальная
Нижняя губа, дно рта, кончик языка, кожа щеки
Синдромы мононуклеоза, вирус Эпштейна-Барра, цитомегаловирус, токсоплазмозис
Язык, миндалина, ушная раковина, околоушная железа
Органический фарингит мс, краснуха
Задний шейный отдел
Скальп и шея, кожа рук и грудных мышц, грудная клетка, шейные и подмышечные узлы
Туберкулез, лимфома
005
Злокачественная опухоль головы и шеи
Скальп и голова
Местная инфекция
Постаурикулярный
Внешний слуховой проход, ушная раковина, скальп
конъюнктива, височная область, ушная раковина
Внешний слуховой проход
Правый надключичный узел
Средостение, легкие, пищевод
- Рак лёгкого или надпочечника r узел
Грудная клетка, брюшная полость через грудной проток
Лимфома, рак грудной клетки или забрюшинного пространства, бактериальная или грибковая инфекция
Подмышечные
Подмышечные
Эпитрохлеар
Локтевой аспект предплечья и кисти
Инфекции, лимфома, саркофилис, саркофилис
Паховый
Пенис, мошонка, вульва, влагалище, промежность, ягодичная область, нижняя брюшная стенка, нижний анальный канал
Инфекции голени или стопы, ЗППП (e.g., вирус простого герпеса, гонококковая инфекция, сифилис, шанкроид, паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования органов малого таза, бубонная чума
При обнаружении лимфатических узлов следует отметить и описать следующие пять характеристик:
Размер. Узлы обычно считаются нормальными, если они достигают 1 см в диаметре; однако некоторые авторы предполагают, что эпитрохлеарные узлы размером более 0,5 см или паховые узлы более 1,5 см следует рассматривать как патологические.7,8 Существует мало информации, позволяющей предположить, что конкретный диагноз может быть основан на размере узла. Однако в одной серии10 из 213 взрослых с необъяснимой лимфаденопатией ни один пациент с лимфатическим узлом размером менее 1 см 2 (1 см × 1 см) не имел рака, в то время как рак присутствовал у 8 процентов пациентов с узлами размером более 1 см 2 до 2,25 см 2 (от 1 см × 1 см до 1,5 см × 1,5 см), а в 38 процентах случаев с узлами больше 2,25 см 2 (1,5 см × 1,5 см). У детей лимфатические узлы более 2 см в диаметре (наряду с аномальной рентгенограммой грудной клетки и отсутствием симптомов уха, носа и горла) были предиктором гранулематозных заболеваний (т.д., туберкулез, болезнь кошачьих царапин или саркоидоз) или рак (преимущественно лимфомы) .11 Эти исследования проводились в специализированных центрах, и выводы могут не применяться в учреждениях первичной медико-санитарной помощи.
Боль / нежность. Когда лимфатический узел быстро увеличивается в размерах, его капсула растягивается и вызывает боль. Боль обычно является результатом воспалительного процесса или нагноения, но боль также может быть результатом кровоизлияния в некротический центр злокачественного узла. Наличие или отсутствие болезненности не позволяет надежно отличить доброкачественные узлы от злокачественных.4
Согласованность. Каменно-твердые узлы обычно являются признаком рака, обычно метастатического. Очень твердые эластичные узлы предполагают лимфому. Более мягкие узлы являются результатом инфекций или воспалительных состояний. Гнойные узлы могут быть неустойчивыми. Термин «дробовик» относится к маленьким узлам, которые кажутся под кожей словно дробью картечью, которые обнаруживаются в шейных узлах у детей с вирусными заболеваниями.
Матирование. Группа узлов, которые чувствуют себя связанными и движутся как единое целое, называется «матовой». Спутанные узлы могут быть доброкачественными (например,g., туберкулез, саркоидоз или венерическая лимфогранулема) или злокачественные (например, метастатическая карцинома или лимфомы).
Расположение. Анатомическое расположение локализованной аденопатии иногда помогает сузить дифференциальный диагноз. Например, болезнь кошачьих царапин обычно вызывает шейную или подмышечную аденопатию, инфекционный мононуклеоз вызывает шейную аденопатию, а ряд заболеваний, передающихся половым путем, связаны с паховой аденопатией (Таблица 4).
Надключичная лимфаденопатия имеет самый высокий риск злокачественных новообразований, который оценивается в 90 процентов у пациентов старше 40 лет и 25 процентов у пациентов моложе 40 лет.4 Выполнение пациентом маневра Вальсальвы во время пальпации надключичных ямок увеличивает шанс обнаружения узла. Лимфаденопатия правого надключичного узла связана с раком средостения, легких или пищевода. Левый надключичный узел (узел Вирхова) получает лимфатический поток из грудной клетки и брюшной полости и может сигнализировать о патологии в яичках, яичниках, почках, поджелудочной железе, простате, желудке или желчном пузыре. Параумбиликальный узел (узел сестры Джозеф) встречается редко, но может быть признаком новообразования брюшной полости или таза.12
У пациентов с генерализованной лимфаденопатией физикальное обследование должно быть сосредоточено на поиске признаков системного заболевания. Наиболее полезными находками являются сыпь, поражения слизистых оболочек, гепатомегалия, спленомегалия или артрит (Таблица 4). Спленомегалия и лимфаденопатия возникают одновременно при многих состояниях, включая синдромы типа мононуклеоза, лимфолейкоз, лимфому и саркоидоз.
Просмотреть / распечатать таблицу
ТАБЛИЦА 4Оценка предполагаемых причин лимфаденопатии
| Расстройство | Сопутствующие данные | Тест | ||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| малонуклеоз, тип фатикоза 904-9 , атипичный лимфоцитоз | ||||||||||||||||||||||||||||||||||||||||||||||||||
Вирус Эпштейна-Барра * | Спленомегалия у 50% пациентов | Моноспот, IgM EA или VCA | От 80 до 90% пациентов не имеют симптомов | IgM антитела к токсоплазме | ||||||||||||||||||||||||||||||||||||||||||||||
Цитомегаловирус * | Часто легкие симптомы; пациенты могут иметь гепатит | IgM антитела к ЦМВ, вирусный посев мочи или крови | ||||||||||||||||||||||||||||||||||||||||||||||||
Начальные стадии ВИЧ-инфекции * | «гриппоподобное» заболевание, сыпь | 9067 антитела к ВИЧ | ||||||||||||||||||||||||||||||||||||||||||||||||
Болезнь кошачьих царапин | Лихорадка у трети пациентов; шейные или подмышечные узлы | Обычно клинические критерии; при необходимости биопсия | ||||||||||||||||||||||||||||||||||||||||||||||||
Фарингит, вызванный стрептококком группы А, гонококком | Лихорадка, глоточный экссудат, шейные узлы | Посев на туловище на подходящей среде | Безболезненное спутывание шейных узловPPD, биопсия | |||||||||||||||||||||||||||||||||||||||||||||||
Вторичный сифилис * | Сыпь | RPR | ||||||||||||||||||||||||||||||||||||||||||||||||
Функциональные пробы печени, HBsAg | ||||||||||||||||||||||||||||||||||||||||||||||||||
Венерическая лимфогранулема | Нежные, матовые паховые узлы | |||||||||||||||||||||||||||||||||||||||||||||||||
Красная волчанка * | Артрит, сыпь, серозит, почечные, неврологические, гематологические расстройства | Клинические критерии, антинуклеарные антитела | Артрит | Клинические критерии, ревматоидный фактор | ||||||||||||||||||||||||||||||||||||||||||||||
Лимфома * | Лихорадка, ночная потливость, потеря веса у 20–30000 пациентов Лейкоз * Дискразии крови, синяки Мазок крови, костный мозг Сывороточная болезнь * Лихорадка, артериальная лихорадка, малярия; воздействие антисывороток или медикаментов Клинические критерии, анализы комплемента Саркоидоз Внедренные узлы, поражения кожи, одышка Клинические критерии Менее частые причины лимфаденопатии , болезнь Лайма Серология IgM Корь * Лихорадка, конъюнктивит, сыпь, кашель Клинические критерии, серология Туляремия Лихорадка, язва на месте прививки Посев крови, серология Бруцеллез * Посев крови Лихорадка, потоотделение 9675 Чума Лихорадочный, острый, с скоплением болезненных узлов Культура крови, серология Брюшной тиф * Жалобы на брюшной тиф, головная боль Жалобы на лихорадку Посев крови, серология Болезнь Стилла * Лихорадка, сыпь, артрит Клинические критерии, антинуклеарные антитела, ревматоидный фактор | Мышечные ферменты, ЭМГ, биопсия мышц | ||||||||||||||||||||||||||||||||||||||||||||||||
Амилоидоз * | Усталость, потеря веса | Биопсия | ||||||||||||||||||||||||||||||||||||||||||||||||
64
Лимпедия
Оценка подозрительных причин
Лимфатия выводы
Синдромы типа мононуклеоза
Усталость, недомогание, лихорадка, атипичный лимфоцитоз
Моноспот, IgM EA или VCA
Токсоплазмоз *
80-90% пациентов бессимптомны
IgM коксоплазмоз
Часто мягкий сим птомы; пациенты могут иметь гепатит
IgM антитела к ЦМВ, вирусный посев мочи или крови
Начальные стадии ВИЧ-инфекции *
«гриппоподобное» заболевание, сыпь
9067 антитела к ВИЧ
Болезнь кошачьих царапин
Лихорадка у трети пациентов; шейные или подмышечные узлы
Обычно клинические критерии; при необходимости биопсия
Фарингит, вызванный стрептококком группы А, гонококком
Лихорадка, глоточный экссудат, шейные узлы
Посев на туловище на подходящей среде
PPD, биопсия
Вторичный сифилис *
Сыпь
RPR
RPR
Функциональные пробы печени, HBsAg
Венерическая лимфогранулема
Нежные, матовые паховые узлы
Серология
906 78Клинические критерии, посев
Красная волчанка *
Артрит, сыпь, серозит, почечные, неврологические, гематологические расстройства
Клинические критерии, антинуклеарные антитела
Артрит
Клинические критерии, ревматоидный фактор
Лимфома *
Лихорадка, ночная потливость, потеря веса у 20–30000 пациентов
Лейкоз *
Дискразии крови, синяки
Мазок крови, костный мозг
Сывороточная болезнь *
Лихорадка, артериальная лихорадка, малярия; воздействие антисывороток или лекарств
Клинические критерии, анализы комплемента
Саркоидоз
Узлы в корне, поражения кожи, одышка
- 4
Клинические критерии
Менее частые причины лимфаденопатии
9675
Серология IgM
Корь *
Лихорадка, конъюнктивит, сыпь, кашель
Клинические критерии, серология
Туляремия
Лихорадка, язва в месте прививки
Посев крови, серология
Бруцеллез *
Посев крови
Лихорадка, потоотделение
Чума
Лихорадка, острое заболевание с скоплением болезненных узлов
Культура крови, серология
Брюшной тиф *
Жалобы на боль в животе, боль в животе, головная боль
Жалобы на лихорадку
Посев крови, серология
Болезнь Стилла *
Лихорадка, сыпь, артрит
Клинические критерии, антинуклеарные антитела, ревматоидный фактор
Мышечные ферменты, ЭМГ, биопсия мышц
Амилоидоз *
Усталость, потеря веса
Биопсия
Анализы
Клиническая оценка в лаборатории 9000, которые могут быть полезны для «Алгоритма 9000». подтверждающие причину лимфаденопатии, перечислены в таблице 4.Наличие определенных характерных клинических синдромов может помочь врачу определить предполагаемую причину лимфаденопатии. Синдромы типа мононуклеоза
У пациентов с этими синдромами наблюдаются лимфаденопатия, утомляемость, недомогание, лихорадка и повышенное количество атипичных лимфоцитов. Мононуклеоз чаще всего возникает из-за инфекции вируса Эпштейна-Барра. Наличие типичного синдрома и положительные результаты теста на гетерофильные антитела (Monospot test) подтверждают диагноз.Наиболее частой причиной гетерофил-отрицательного мононуклеоза является раннее инфицирование вирусом Эпштейна-Барра. Ложноотрицательные результаты тестов на гетерофильные антитела особенно часто встречаются у пациентов моложе четырех лет. Инфекция вирусом Эпштейна-Барра может быть подтверждена повторением теста на моноспот через 7-10 дней. В редких случаях необходимо подтвердить диагноз с помощью антигена вирусного капсида IgM или титров антител к раннему антигену.
Если антитела к вирусу Эпштейна-Барра отсутствуют, следует рассмотреть другие причины синдрома мононуклеоза.К ним относятся токсоплазмоз, цитомегаловирусная инфекция, стрептококковый фарингит, инфекция гепатита В и инфекция, вызванная вирусом острого иммунодефицита человека (ВИЧ). Острые инфекции, вызванные цитомегаловирусом и токсоплазмой, могут быть идентифицированы с помощью серологии IgM для этих организмов.
Ульцерогландулярный синдром
Этот синдром определяется наличием поражения кожи с регионарной лимфаденопатией. Классическая причина — туляремия, приобретенная при контакте с инфицированным кроликом или клещом; более частые причины включают стрептококковую инфекцию (например, стрептококковую инфекцию).g., импетиго), болезнь кошачьих царапин и болезнь Лайма.
Окулогландулярный синдром
Этот синдром включает сочетание конъюнктивита и связанных с ним преаурикулярных узлов. Общие причины включают вирусный кератоконъюнктивит и болезнь кошачьих царапин, возникающую в результате поражения глаза.
ВИЧ-инфекция
Увеличение лимфатических узлов, которое сохраняется не менее трех месяцев как минимум в двух внеингвинальных областях, определяется как стойкая генерализованная лимфаденопатия и часто встречается у пациентов на ранних стадиях ВИЧ-инфекции.Другие причины генерализованной лимфаденопатии у ВИЧ-инфицированных пациентов включают саркому Капоши, цитомегаловирусную инфекцию, токсоплазмоз, туберкулез, криптококкоз, сифилис и лимфому.
Необъяснимая лимфаденопатия
Когда после первоначальной оценки и после изучения «диагностической» и «суггестивной» ветвей алгоритма (рис. 2) причина лимфаденопатии остается необъясненной, врач должен решить, следует ли проводить конкретную диагноз. Решение будет зависеть в первую очередь от клинических условий, определяемых возрастом пациента, продолжительностью лимфаденопатии, а также характеристиками и расположением узлов.
Генерализованная лимфаденопатия
Поскольку генерализованная лимфаденопатия почти всегда указывает на наличие серьезного системного заболевания, клиницист должен рассмотреть заболевания, перечисленные в таблице 4, и провести специфическое тестирование, как указано. Если диагноз не может быть поставлен, врач должен сделать биопсию узла. Диагностическая ценность биопсии может быть максимизирована за счет эксцизионной биопсии самого большого и наиболее аномального узла (который не обязательно является наиболее доступным узлом).По возможности врач не должен выбирать паховые и подмышечные узлы для биопсии, поскольку они часто показывают только реактивную гиперплазию.
Локальная лимфаденопатия
Если лимфаденопатия локализована, решение о том, когда проводить биопсию, является более трудным. Пациенты с доброкачественным анамнезом, непримечательным физическим осмотром и отсутствием конституциональных симптомов должны быть повторно обследованы через три-четыре недели, чтобы увидеть, не регрессировали ли лимфатические узлы или исчезли. Пациентам с необъяснимой локальной лимфаденопатией, имеющим конституциональные симптомы или признаки, факторы риска злокачественных новообразований или лимфаденопатию, сохраняющуюся в течение трех-четырех недель, следует пройти биопсию.Следует избегать биопсии у пациентов с вероятным вирусным заболеванием, поскольку патология лимфатических узлов у этих пациентов может иногда имитировать лимфому и приводить к ложноположительному диагнозу злокачественного новообразования.
Начальное лечение
Многие пациенты беспокоятся о причине аномальных лимфатических узлов. Чтобы адекватно развеять их страхи, врач должен спросить пациента о его или ее проблемах и ответить на вопросы о конкретных диагнозах. Когда биопсия откладывается, врач должен объяснить пациенту причину ожидания.Пациентов следует предупредить о необходимости сохранять бдительность в отношении повторного появления узлов, поскольку известно, что лимфоматозные узлы временно регрессируют.
Заключительный комментарий
У большинства пациентов лимфаденопатия имеет легко диагностируемую инфекционную причину. Диагноз менее очевидных причин часто может быть поставлен после рассмотрения возраста пациента, продолжительности лимфаденопатии и наличия локальных признаков или симптомов, конституциональных признаков или эпидемиологических признаков. Когда причина лимфаденопатии остается невыясненной, целесообразен период наблюдения от трех до четырех недель, когда клинические условия указывают на высокую вероятность доброкачественного заболевания.
Увеличение лимфатических узлов (лимфатических узлов) — причины, лечение, информация
Что такое опухшие железы?
Доктор Сара Джарвис MBE
Что такое лимфатические железы?
Подробное описание названий лимфатических узлов
Маленькие лимфатические узлы (иногда называемые лимфатическими узлами) встречаются по всему телу. Лимфатические железы, расположенные рядом друг с другом, часто образуют группы или цепочки. Примерами группирования лимфатических узлов являются боковые стороны шеи, подмышки и пах. На схеме показаны основные группы лимфатических узлов в области головы и шеи.Однако лимфатические узлы встречаются во многих других частях тела.
Лимфатические узлы соединены сетью лимфатических каналов. Лимфа — это жидкость, которая образуется между клетками тела. Эта водянистая жидкость проходит по лимфатическим каналам, через различные лимфатические узлы и в конечном итоге попадает в кровоток.
Лимфа и лимфатические узлы являются основными частями иммунной системы. Они содержат лейкоциты (лимфоциты) и антитела, которые защищают организм от инфекции.
Что вызывает увеличение лимфатических узлов?
Лимфатические железы обычно размером с горошину.Иногда вы можете почувствовать их как комочки под кожей. Люди часто ощущают свои лимфатические узлы на шее. Лимфатические узлы под кожей становятся более заметными и легче прощупываются, если они опухают. Они могут набухать до размеров мрамора или даже больше.
Вы не видите или не чувствуете лимфатические узлы, расположенные глубже в груди или животе (брюшной полости), но они могут быть неудобными или болезненными.
Причины увеличения лимфатических узлов включают следующее:
Инфекция — частая причина
Лимфатические узлы рядом с инфекцией быстро набухают и становятся болезненными, поскольку иммунная система «борется» с инфекционными микробами (бактериями, вирусами и т. Д.).Когда инфекция проходит, лимфатические узлы обычно возвращаются к своему нормальному размеру горошины. Чтобы они постепенно пришли в норму после заражения, может потребоваться около недели. Примеры инфекций:
Рак, лимфомы и лейкемии — менее распространенные причины
Некоторые раковые клетки могут отламываться и распространяться (метастазировать) в близлежащие лимфатические узлы через лимфатические каналы. Эти раковые клетки затем растут и размножаются в лимфатических узлах, вызывая их набухание.Например:
Как правило, опухшие лимфатические узлы из-за рака, лимфомы и лейкемии развиваются медленнее, чем из-за инфекций. Кроме того, поначалу они обычно безболезненны.
Другие менее частые причины
В редких случаях опухшие лимфатические узлы могут быть вызваны такими причинами, как:
Как лечить опухшие лимфатические узлы?
Лечение зависит от причины. Увеличенные лимфатические узлы являются маркером различных состояний, все с разными взглядами и методами лечения.Так, например, распространенная причина связана с вирусной инфекцией. В этом случае не может быть рекомендовано какое-либо конкретное лечение, и лимфатические узлы обычно приходят в норму через неделю или около того. Однако увеличение лимфатических узлов, вызванное раком, лимфомой или лейкемией, может нуждаться в обширном лечении.
Что делать, если я обнаружил увеличение лимфатических узлов?
Увеличение лимфатических узлов из-за вирусных инфекций — обычное дело. Например, опухоль шейных лимфатических узлов может увеличиваться и уменьшаться, если у вас частые инфекции горла.Это не вызывает особого беспокойства. Однако вам следует обратиться к врачу, если ваши лимфатические узлы не уменьшились в течение двух недель. .
Увеличение лимфатических узлов вызывает большее беспокойство, если нет очевидной причины для их увеличения. Сообщите своему врачу, если:
- Вы обнаружили опухшие лимфатические узлы и не знаете, почему они опухли.

 Во всех этих случаях лимфатические ткани отекают спустя несколько дней после появления первых симптомов заболевания.
Во всех этих случаях лимфатические ткани отекают спустя несколько дней после появления первых симптомов заболевания.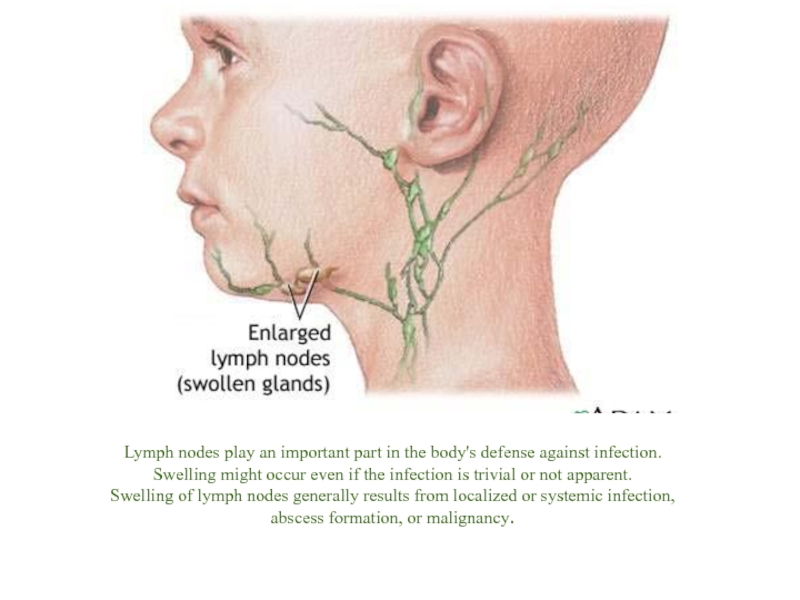

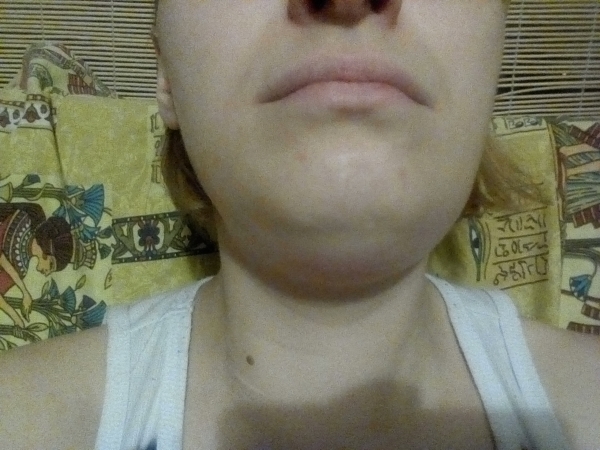 Конкретные тесты будут зависеть от предполагаемой причины, но, скорее всего, будут включать полный анализ крови (CBC). Этот тест помогает оценить ваше общее состояние здоровья и выявить ряд заболеваний, включая инфекции и лейкемию.
Конкретные тесты будут зависеть от предполагаемой причины, но, скорее всего, будут включать полный анализ крови (CBC). Этот тест помогает оценить ваше общее состояние здоровья и выявить ряд заболеваний, включая инфекции и лейкемию. Приложите теплый влажный компресс, например, салфетку, смоченную в горячей воде и выжатую, на пораженный участок.
Приложите теплый влажный компресс, например, салфетку, смоченную в горячей воде и выжатую, на пораженный участок.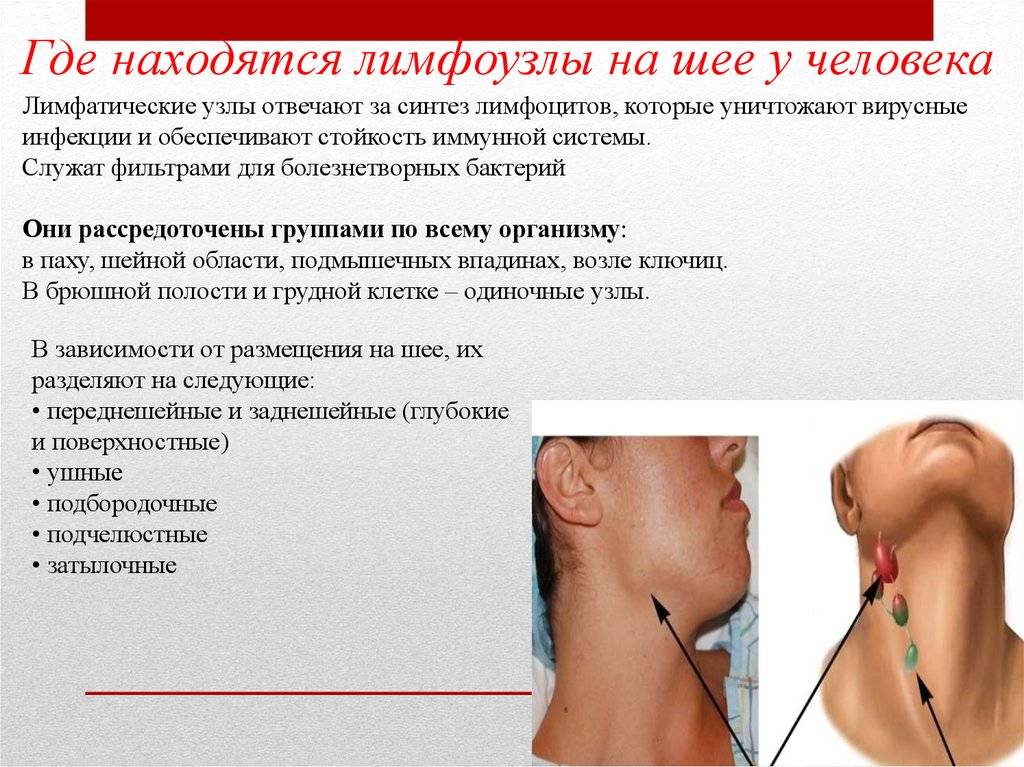
 https://www.cancer.org/cancer/cancer-basics/lymph-nodes-and-cancer.html. По состоянию на 3 сентября 2019 г.
https://www.cancer.org/cancer/cancer-basics/lymph-nodes-and-cancer.html. По состоянию на 3 сентября 2019 г.
